Ujemny wynik badania dimeru D wyklucza zatorowość płucną tylko w populacji chorych z małym lub pośrednim jej prawdopodobieństwem klinicznym, przy czym zaleca się jego oznaczanie metodą o dużej lub umiarkowanej czułości. Punkt odcięcia jego wartości dla zatorowości płucnej wynosi 500 μg/l. Zdaniem niektórych autorów u chorych po 50 r.ż. górna granica normy dla dimeru D powinna być dostosowana do wieku: wiek w latach × 10 μg/l.1,9,10
Troponina, CK, CK-MB
Do zwiększenia stężenia troponiny dochodzi w 50% przypadków ZP wysokiego ryzyka zgonu i w 35% ZP pośredniego ryzyka zgonu.1,11 Początkowo stężenie troponiny może być w normie. Należy ją powtórnie oznaczyć po 4-12 godzinach. Troponina jest wskaźnikiem rokowniczym w ZP: u chorych z jej podwyższonym stężeniem ryzyko zgonu jest większe. Stężenie troponiny zwiększa się znacznie częściej przy przeciążeniu prawej komory niż bez niego (62,5% vs 20%). Kolejne pomiary wykonujemy co około 6 godzin wraz z CK i CK-MB. Liczba pomiarów zależy od stanu klinicznego chorego.
Peptydy natriuretyczne
Stężenie BNP i NT-proBNP zwiększa się w przypadku ZP przebiegającej z przeciążeniem prawej komory. Ryzyko wczesnego zgonu w populacji chorych z podwyższoną przy przyjęciu wartością któregokolwiek z peptydów natriuretycznych wynosi 10%, a ryzyko powikłań w przebiegu ZP 23%. Wartość progowa dla NT-proBNP w zatorowości płucnej wynosi wg Pruszczyka >600 pg/ml.1
RTG klatki piersiowej
Zmiany w obrazie RTG klatki piersiowej są najczęściej niespecyficzne: płyn w jamie opłucnej, niedodma, zmiany śródmiąższowe, poszerzenie tętnicy płucnej (powodujące zatarcie talii serca) czy uniesienie kopuły przepony. Obraz RTG może stanowić dowód przebytej ZP – uwidacznia cechy zawału płuca pod postacią trójkątnego zacienienia. Do rozwoju tych zmian dochodzi w ciągu godzin lub dni. Badanie ułatwia wykluczenie innych przyczyn duszności i bólu w klatce piersiowej.1,12
Scyntygrafia wentylacyjno-perfuzyjna
Najbardziej pożytecznym badaniem wykonywanym w celu wykluczenia ZP jest scyntygrafia wentylacyjno-perfuzyjna płuc, często stosowana w przewlekłych, stabilnych stanach. Może ona stanowić alternatywę dla angio-TK, gdy zachodzi potrzeba ograniczenia promieniowania, np. w grupie młodych kobiet (angio-TK zwiększa ryzyko raka piersi).13
MR i arteriografia płucna
W diagnostyce ZP można też wykonać rezonans magnetyczny (choć nadal bada się jego przydatność w tej sytuacji kliniczej) i arteriografię płucną. Arteriografia ma wskazanie klasy IIb/C (tzn. może być rozważana), podczas gdy angio-TK klasy I/C (zdecydowanie zalecana). Czasem chory jest diagnozowany wyjściowo w kierunku ostrego zespołu wieńcowego – wówczas wykonywana jest koronarografia. Jeśli jej wynik jest ujemny, można rozważyć jednoczesne wykonanie angiografii pnia płucnego, ale należy ocenić funkcję nerek ze względu na dodatkowo podawany środek kontrastowy.
Ultrasonograficzny test uciskowy żył
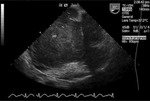
Rycina 2. Olbrzymi prawy przedsionek (PP) w przebiegu zespołu Ebsteina wypełniony licznymi skrzeplinami
W ZP 90% materiału zatorowego pochodzi z żył głębokich kończyn dolnych w przebiegu żylnej choroby zakrzepowo-zatorowej. Dlatego ważna jest również kontrola ultrasonograficzna tych naczyń. W miarę możliwości należy wykonać (przyłóżkowo) ultrasonograficzny test uciskowy żył na obecność skrzeplin w żyłach. Ultrasonograficzny test uciskowy wykrywa zakrzepicę żył głębokich u 30-50% chorych z ZP.1,14-16 Dodatni wynik w przypadku podejrzenia ZP wystarcza, by bez dodatkowych badań rozpocząć leczenie przeciwzakrzepowe. Dzięki temu u chorych stabilnych hemodynamicznie ze względnymi przeciwwskazaniami do angio-TK (niewydolność nerek, uczulenie na środek kontrastowy, ciąża) można uniknąć tego badania.17-19 W tym miejscu warto wspomnieć o czynnikach ryzyka żylnej choroby zakrzepowo-zatorowej (ŻChZZ) i podziale tych czynników wg Capriniego uwzględniającym ryzyko ŻChZZ (tab. 3). Uzasadnione mogą być również badania stanów nadkrzepliwości: w kierunku trombofilii i przeciwciał przeciw kardiolipinie.
Szczególne rodzaje materiału zatorowego
Skrzepliny mogą również pochodzić z żył miednicy małej i z samego serca (ryc. 2). Niemniej materiał zatorowy to nie tylko skrzepliny. Mogą nim być urwane wegetacje bakteryjne w przebiegu infekcyjnego zapalenia wsierdzia oraz komórki nowotworu (np. raka jasnokomórkowego nerki). Zatory nowotworowe naczyń płucnych stwierdza się w 26% badań autopsyjnych, szczególnie w przypadku raka prostaty, przewodu pokarmowego, wątroby i piersi.1,20 Zdarzają się też zatory płynem owodniowym (rzadko), związane z dużą śmiertelnością (do 21%).21 Zatory tłuszczowe występują np. przy złamaniach kości (głównie długich), stłuszczeniu wątroby, zapaleniu trzustki czy liposukcji. Powodują zmiany stanu umysłowego i punktową wysypkę (w 12-36 godzinie). Są też przyczyną ostrej reakcji zapalnej w płucach i mogą doprowadzić do ostrego zespołu niewydolności oddechowej w jej następstwie. Wymagają leczenia objawowego – podtrzymującego.22 Zatory powietrzem są na ogół jatrogenne. Letalna dawka powietrza wynosi od 100 do 500 ml. Podawanie 100% tlenu zmniejsza bąbelki powietrza we krwi. Zatory powietrzne powodują objawy zawężenia drogi odpływu z prawej komory. Należy zadbać o utrzymanie krążenia leczeniem wspomagającym. Pomocne jest ułożenie chorego na lewym boku.23


