Krwiaki i podbiegnięcia krwawe
Metody termiczne
Tego rodzaju komplikacje są stosunkowo częste (do 27% przypadków), jednak ich nasilenie jest bardzo różne, zwykle powstają nieznaczące klinicznie podbiegnięcia krwawe w rzucie zamykanej żyły. Przeważnie są one spowodowane uszkodzeniem drobnych żylnych gałęzi skórnych przez igłę w czasie podawania znieczulenia tumescencyjnego. Dzięki upowszechnieniu nowej generacji światłowodów i włókien emitujących fale radiowe przedziurawienie ściany zamykanej żyły i spowodowany tym krwiak zdarzają się bardzo rzadko.
Metody nietermiczne
Podczas niemal każdego zabiegu skleroterapii możliwe jest powstanie drobnych podbiegnięć krwawych w wyniku wynaczynienia niewielkiej ilości krwi poza zamykaną żyłę. Nasilenie tego powikłania jest zwykle nieistotne klinicznie i nie powoduje dolegliwości, a defekt estetyczny jest krótkotrwały i całkowicie odwracalny. Zmiany wycofują się w ciągu kilku-kilkunastu dni po zabiegu. Niezmiernie rzadko tworzy się duży krwiak powodujący objawy bólowe lub stan zapalny.
Inne powikłania
Metody termiczne
Do rzadkich powikłań należy powstanie przebarwienia na skórze w rzucie zamykanego pnia żylnego. Mechanizm powstania tej komplikacji nie jest całkowicie jasny, najprawdopodobniej wiąże się z podrażnieniem skóry i wydzielaniem barwnika w reakcji na włóknienie zamkniętej żyły bezpośrednio pod skórą. Powikłanie to dotyczy tylko pni naczyniowych umiejscowionych ponadpowięziowo i takich, które nie zostały odpowiednio odseparowane od powierzchni ciała za pomocą płynu tumescencyjnego.
Wyjątkowo rzadko powstają przetoki tętniczo-żylne, zwykle pomiędzy tętnicą sromową wewnętrzną a żyłą odpiszczelową. Większość przetok jest niema klinicznie, nie wymaga leczenia i często zamyka się samoistnie.
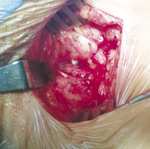
Rycina 2. Miejsce po usuniętym tętniaku żylnym; widoczna ściana żyły udowej i podwiązana szypuła tętniaka
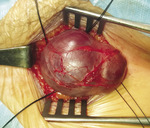
Opisano również pojedyncze przypadki mechanicznego uszkodzenia włókien światłowodowych i migracji ich części do naczyń miednicy.18 Bardzo rzadko dochodzi do poszerzenia kikuta żyły odpiszczelowej i wytworzenia tętniaka żylnego.19 W takiej sytuacji konieczne może się okazać chirurgiczne usunięcie zmiany (ryc. 1 i 2). Wystąpienie tego powikłania ściśle wiąże się z bardzo dużą średnicą żyły przed zabiegiem, nie powinno zdarzać się podczas operacji naczyń o średnicy <20 mm.
Jednym z najważniejszych elementów mających wpływ na powstanie powikłań w czasie zabiegów metodami termicznymi jest zastosowanie odpowiednio dużej ilości płynu tumescencyjnego. Pełni on funkcję nie tylko leku znieczulającego, ale powoduje opróżnienie zamykanej żyły z krwi, zapewnia lepsze oddziaływanie emitera energii ze ścianą naczynia oraz odseparowuje okoliczne tkanki, co istotnie wpływa na ograniczenie ich uszkodzenia.
Metody nietermiczne
Hiperpigmentacja jest jednym z najczęstszych powikłań po skleroterapii (10-30% przypadków). Uważa się, że jego wystąpienie zależy od ilości i stężenia sklerozantu oraz od ciśnienia, pod jakim podaje się lek. Zdecydowana większość ognisk hiperpigmentacji (0-99%) zanika samoistnie do 2 lat od zabiegu.
Powikłaniem specyficznym dla skleroterapii z użyciem piany są przejściowe zaburzenia widzenia, oszołomienie, ból głowy, kaszel. Objawy te spowodowane są migracją drobin piany z miejsc jej podania w kończynach do innych części układu żylnego oraz do serca, a następnie do dalszych części układu naczyniowego. U pacjentów z przetrwałym otworem owalnym cząsteczki sklerozantu mogą przedostawać się do krążenia dużego i wywołać skurcz różnych naczyń. Dolegliwości zwykle ustępują samoistnie po kilku lub kilkudziesięciu minutach, chociaż odnotowano przypadek śmiertelnego udaru mózgu u chorego poddanego skleroterapii.
Podsumowanie
Dzięki postępowi, jaki dokonał się w chirurgii układu żylnego, powikłania po zabiegach w obrębie żył są rzadsze i łagodniejsze. W celu zmniejszenia ich częstości konieczne jest stałe samokształcenie chirurgów i flebologów, tworzenie specjalistycznych centrów zajmujących się tymi problemami oraz wymiana doświadczeń w tej szybko rozwijającej się i zmieniającej się dziedzinie.