IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
W drugiej grupie chorych laparoskopia lub operacja klasyczna stanowią drugi etap leczenia operacyjnego po dekompresji jelita grubego przez założenie stentu. Oczywiście dostęp laparoskopowy jest najbardziej zalecaną metodą. Leczenie w tej grupie chorych na raka jelita grubego jest szeroko dyskutowane w wytycznych European Society of Gastrointestinal Endoscopy (ESGE) z 2020 roku, jak również na łamach azjatyckich czasopism naukowych, np. „Clinical Endoscopy”. Dalej istnieją rozbieżności co do leczenia stentowaniem pomostowym5-7.
W trzeciej grupie pacjentów z rozpoznanym rakiem jelita grubego z zasady wykonujemy resekcję laparoskopową lub klasyczną.
W ostatnio opublikowanych wytycznych World Society of Emergency Surgery (WSES) zaleca się stosowanie laparoskopii jako pierwotnej metody leczenia u stabilnych pacjentów z nagłymi objawami niedrożności w przebiegu raka jelita grubego.
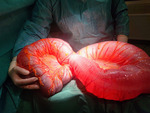
Na algorytm postępowania ostrodyżurowego wpływa wiele czynników. Można je szeroko podzielić na: czynniki związane ze stanem pacjenta, czynniki chirurgiczne, czynniki związane z instytucją/zasobami oraz czynniki śródoperacyjne. Spośród nich śródoperacyjne czynniki stanowią wyzwanie techniczne i pozostają jednym z głównych powodów konwersji do operacji otwartej, nawet w planowych operacjach jelita grubego. W przypadku stabilnych pacjentów, którzy mogą tolerować odmę otrzewnową, chirurdzy często stają przed technicznym wyzwaniem braku przestrzeni roboczej wtórnej do rozdętych pętli jelit (ryc. 5). Powoduje to nieoptymalną ekspozycję anatomii docelowej i zwiększa ryzyko powikłań. Rozdęte pętle jelit znajdujące się na drodze wprowadzanych instrumentów laparoskopowych zwiększają ryzyko nieumyślnych obrażeń, co sprawia, że dostęp do docelowej anatomii jest jeszcze trudniejszy. Nieuwidocznienie kluczowych punktów anatomicznych oraz trudny dostęp do obszaru operowanego mogą skutkować nieumyślnymi urazami i koniecznością konwersji do operacji otwartej5,8,9.
W przypadku braku przestrzeni roboczej należy rozważyć dekompresję jelita na wysokości miejsca planowanego odcięcia preparatu. Przykładowo podczas operacji raka prawej połowy okrężnicy z bardzo poszerzonym jelitem cienkim można odbarczyć jelito cienkie poprzez jego wyciągnięcie na zewnątrz jamy otrzewnej przez poszerzone cięcie pod pępkiem.
Rozdęte pętle wymagają częstej zmiany pozycji chorego w czasie operacji, aby wyeksponować miejsce w danym momencie operowane, oraz stosowania różnych technik operacyjnych, np. dojścia pośrodkowego lub bocznego, dolnego, aby preparować w płaszczyznach w danej chwili dostępnych, widocznych oraz bezpiecznych dla chorego. Czasami jednak z uwagi na skrajne zaawansowanie niedrożności i rozdęcie jelit ryzyko zastosowania techniki laparoskopowej jest tak duże, że należy podjąć decyzję o operacji klasycznej (ryc. 5).
Stentowanie
Wprowadzenie stentu do światła jelita grubego ma na celu udrożnienie drogi pokarmowej. Samorozprężalne metalowe stenty (SEMS – self-expandable metallic stents) mogą być stosowane jako leczenie paliatywne u pacjentów z rakiem jelita grubego, którzy nie kwalifikują się do operacji z zamiarem radykalności, lub jako leczenie pomostowe u chorych, którzy w krótkim czasie będą mogli zostać zoperowani docelowo. Stentowanie zwiększa odsetek docelowych operacji laparoskopowych oraz wykonanych resekcji i zespoleń pierwotnych.
Ze stentowania pomostowego odniosą korzyść pacjenci z miejscowo zaawansowaną chorobą oraz z resekcyjnymi przerzutami.
Rola stentów w leczeniu raka jelita grubego została okresowo zachwiana przez badania donoszące o mikroperforacji, do której może dojść w trakcie ich zakładania, oraz o związanym z tym ryzyku rozsiewu nowotworowego. Jednakże najnowsze metaanalizy i badania randomizowane ponownie podkreślają znaczenie SEMS i wręcz zalecają ich zakładanie.
Zakładanie stentów także może się wiązać z powikłaniami. Mogą one spowodować perforację przewodu pokarmowego, mogą migrować, powodować krwawienie albo ulec zatkaniu. Chociaż u 77-81% pacjentów odnotowano pozytywny efekt założenia stentu, to wskaźnik perforacji wynosi 2-9%. Chorzy, u których wystąpi perforacja związana ze stentowaniem, są bardziej narażeni na nawrót raka lokoregionalnego.
Rak odbytu powodujący niedrożność stanowi pierwotne przeciwwskazanie do założenia stentów z powodu ryzyka bólu oraz nietrzymania stolca. W tych przypadkach jako leczenie pomostowe zalecane jest wytworzenie kolostomii przed zaproponowaniem choremu leczenia definitywnego5-7.
Postępowanie chirurgiczne w perforacji jelita grubego
Leczenie klasyczne
- Operacja – perforacja jelita grubego wymaga pilnej interwencji, która polega na usunięciu uszkodzonego odcinka jelita i po oczyszczeniu jamy brzusznej z treści kałowej na odtworzeniu ciągłości jelita grubego lub wyłonieniu stomii.
- Stomia – w przypadkach zaawansowanych, takich jak zapalenie otrzewnej lub rozsiew nowotworu, może być konieczne jedynie wytworzenie stomii.
Leczenie laparoskopowe
W wybranych przypadkach perforacji, zwłaszcza gdy jest oklejona i z ograniczonym zapaleniem otrzewnej, można zastosować techniki laparoskopowe.
Przeciwwskazania:
- brak wystarczającej przestrzeni roboczej z powodu rozdęcia jelit wtórnego do porażenia jelita grubego oraz słaba widoczność na skutek zmiany koloru tkanek
- trudna anatomia chirurgiczna z powodu mniej oczywistych płaszczyzn anatomicznych, obecność nieporęcznej zmiany, ograniczona ekspozycja niepozwalająca na identyfikację kluczowych struktur i aktywne zapalenie tkanek.