Scyntygrafia tarczycy z użyciem 99mTc, 131I lub 123I (w Polsce niedostępnym) jest badaniem czynnościowym – ocenia zdolność wychwytu radioznacznika przez tkankę tarczycową. Obecnie jest ona głównie wykorzystywana do oceny tkanki autonomicznej w wolu i wychwytu jodu przez tarczycę przed planowanym leczeniem 131I. W wolu miąższowym wychwyt jodu jest zwykle prawidłowy lub nieznacznie wzmożony. Jednorodnie znacznie zwiększony wychwyt jest typowy dla chorób autoimmunizacyjnych (choroba Gravesa-Basedowa, niektóre przypadki hashitoxicosis), występuje jednak również w rzadkich przypadkach wola miąższowego z rozlaną autonomią. W przypadku podejrzenia zaburzeń organifikacji jodu wykonuje się niekiedy scyntygrafię jodową przed podaniem nadchloranu potasu i po podaniu – istotny spadek jodochwytności (>10%) świadczy o upośledzeniu wbudowywania jodu w cząsteczki tyreoglobuliny. W wolu wieloguzkowym wychwyt jodu jest zwykle nierównomierny. Jodochwytność guzków jest różna, ponieważ powstają one z tyreocytów o różnej aktywności i zdolności do wychwytu jodu. Większość guzów łagodnych i niemal wszystkie guzy złośliwe mają charakter zimny, tzn. wychwytują jod gorzej niż zdrowa tkanka tarczycowa. W przypadku autonomicznych guzów tarczycy obserwuje się zwiększony wychwyt jodu w tych ogniskach i zahamowanie jodochwytności w otaczającej nieautonomicznej tkance tarczycowej. Wole z uogólnioną obniżoną jodochwytnością obserwuje się w chorobach autoimmunizacyjnych i zapaleniach tarczycy (choć tu obniżenie jodochwytności może mieć również charakter miejscowy) oraz w wyjątkowo rzadkich przypadkach genetycznie uwarunkowanego wola niedoczynnego z upośledzeniem transportu jodków. Zdolność aktywnego wychwytu jodu jest wyjątkową cechą komórek pęcherzykowych tarczycy, dlatego scyntygrafia z zastosowaniem radiojodu jest istotna w diagnostyce ektopowej tkanki tarczycowej. Pozwala na przykład potwierdzić, że uwidoczniona w RTG, TK lub MRI klatki piersiowej tkanka to wole zamostkowe, co jest istotne zwłaszcza w wolu pierwotnym, niezwiązanym z tarczycą położoną na szyi (ryc. 2).
W diagnostyce wola zamostkowego stosuje się z wyboru izotop 131I z uwagi na mniejsze pochłanianie wysokoenergetycznego promieniowania przez tkankę kostną.
Ocena ruchomości strun głosowych, drożności tchawicy i czynności dróg oddechowych
W przypadku zmiany barwy głosu lub chrypy, a także podejrzenia ucisku na tchawicę oraz przed planowanym zabiegiem operacyjnym wskazane jest badanie laryngologiczne z oceną ruchomości strun głosowych. Pozwala ono ocenić zwężenie światła dróg oddechowych i przewidzieć ewentualne trudności związane z intubacją chorego.
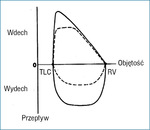
Rycina 3. Krzywa przepływ-objętość u osoby zdrowej (linia ciągła) i osoby z obturacją górnych dróg oddechowych (linia przerywana).
Do przemieszczenia i zwężenia światła tchawicy dochodzi zwykle u chorych z dużym wolem, zwłaszcza zamostkowym. Dodatkowo znacznych rozmiarów wole zamostkowe może zaburzać czynność płuc z powodu ich ucisku, a niekiedy także porażenia nerwu przeponowego. Duże znaczenie w diagnostyce, a także w monitorowaniu wyników leczenia operacyjnego i terapii jodem promieniotwórczym ma u tych pacjentów badanie spirometryczne z oceną krzywej przepływ-objętość.10 Obserwuje się w nim zwykle spłaszczenie krzywej wdechowej (w przypadku porażenia strun głosowych i ucisku na tchawicę), a niekiedy również krzywej wydechowej (świadczące o zwężeniu piersiowego odcinka tchawicy) (ryc. 3).
Biopsja aspiracyjna cienkoigłowa
Biopsja aspiracyjna cienkoigłowa ma podstawowe znaczenie w diagnostyce zmian ogniskowych tarczycy. Pozwala na jednoznaczne rozpoznanie raka brodawkowatego i niezróżnicowanego, a także, po uzupełnieniu danymi klinicznymi, oznaczenie kalcytoniny i badania immunocytochemiczne – raka rdzeniastego, chłoniaka i przerzutów. Ponadto umożliwia jednoznaczne rozpoznanie podostrego i ostrego zapalenia tarczycy. Niekiedy wykorzystywana jest w trudnych diagnostycznie przypadkach choroby Hashimoto. W przypadku planowanego leczenia operacyjnego biopsja pozwala ustalić zakres zabiegu. Rozpowszechnienie biopsji aspiracyjnej cienkoigłowej spowodowało dwukrotne zmniejszenie liczby operacji tarczycy dzięki kierowaniu do zabiegów chorych wyselekcjonowanych na podstawie wyników badań cytologicznych.11
Leczenie
W zdecydowanej większości przypadków wole obojętne przebiega bezobjawowo i nie wymaga leczenia. Ewentualne guzki trzeba oceniać pod kątem ich złośliwości w badaniu USG. Należy wykonać biopsję aspiracyjną cienkoigłową pod kontrolą USG zmian wytypowanych na podstawie wyników badania klinicznego i USG. W przypadku zmian łagodnych zaleca się zwykle obserwację z oceną czynności tarczycy (TSH, ewentualnie fT4/fT3) i oceną kliniczną lub ultrasonograficzną wola co 6-18 miesięcy.
Wskazaniami do leczenia wola są:
- podejrzenie lub stwierdzenie zmian o charakterze złośliwym w wolu
- objawy uciskowe
- istotny defekt kosmetyczny
- zaburzenia czynności tarczycy.
Wybór metody leczenia zależy od przyczyny, rodzaju i czasu trwania wola oraz od ewentualnych schorzeń współistniejących i wieku pacjenta.
Leczenie zachowawcze
Wole miąższowe u dzieci w okresie wzrastania i młodych dorosłych, zwłaszcza kobiet ciężarnych, może być skutkiem niedoboru jodu. W celu zapobiegania rozwojowi wola guzowatego zaleca się leczenie zachowawcze. W przypadku wola endemicznego można rozważyć kilkumiesięczne leczenie jodem w dawkach przekraczających powszechnie zalecaną podaż dobową (np. 400 μg/24 h u osób dorosłych), a następnie długotrwałe podawanie dawek suplementacyjnych jodu. Można również stosować preparaty lewotyroksyny w dawkach obniżających stężenie TSH, jednak bez wywoływania jatrogennej nadczynności tarczycy (np. 150 μg/24 h). Odstawienie lewotyroksyny wiąże się zwykle z nawrotem wola. Stosowane jest także leczenie skojarzone jodem i lewotyroksyną (np. 200 μg/24 h jodu i 100 μg/24 h lewotyroksyny) przez 6 miesięcy z następową długotrwałą suplementacją jodu. Leczenie zachowawcze jest mniej skuteczne w przypadku wola o wieloletnim przebiegu. Nadmiar jodu u osób predysponowanych może wywołać lub nasilić przebieg choroby autoimmunizacyjnej oraz sprowokować wystąpienie nadczynności tarczycy (tzw. zespół jod-Basedow). Podawanie lewotyroksyny może przyczyniać się do rozwoju osteoporozy i migotania przedsionków, zwłaszcza u kobiet po menopauzie i starszych osób, dlatego też nie jest zalecane w tej grupie.12
W wolu guzkowym leczenie jodem nie jest zalecane, gdyż w przypadku tkanki autonomicznej może spowodować jatrogenną nadczynność tarczycy. U młodych osób (przed 30 r.ż.) z niewielkim wolem guzkowym po wykluczeniu guzków autonomicznych można rozważyć leczenie lewotyroksyną, jest ono jednak skuteczne tylko u 1/3 leczonych, a jego efekt ustępuje po odstawieniu leku.
Zaburzenia czynności tarczycy wymagają w pierwszej kolejności wyrównania.
U osób z tarczycą powiększoną w przebiegu choroby Hashimoto substytucyjne leczenie lewotyroksyną w około 1/3 przypadków prowadzi do zmniejszenia rozmiarów wola, w różnym jednak stopniu u poszczególnych osób.
Stosowane w leczeniu nadczynności tarczycy tyreostatyki, zmniejszając syntezę i wydzielanie hormonów tarczycy, zwiększają stężenie TSH i mogą przyczyniać się do rozrostu wola, dlatego nie powinny być długotrwale podawane osobom z dużym wolem powodującym objawy uciskowe.
Leczenie operacyjne
Leczenie chirurgiczne powiększenia tarczycy jest wskazane tylko w przypadkach: