- Osoba ukąszona powinna jak najszybciej zostać przewieziona do szpitala.
- Ofiary ukąszeń są często niespokojne i przestraszone. Pacjentowi należy zapewnić spokój. Powinien, o ile to możliwe, pozostawać nieruchomy.
- Ukąszoną kończynę należy unieruchomić i ułożyć poniżej poziomu serca na czas transportu do szpitala. Zmniejsza to szybkość i stopień wchłaniania jadu.
- W miejscu ukąszenia nie powinno się wykonywać żadnych manipulacji, zalecane jest jedynie przemycie rany wodą z mydłem i przykrycie jałową gazą.
Istnieją odmienne poglądy na temat zastosowania bandaży czy opasek uciskowych powyżej miejsca ukąszenia. Niektórzy autorzy uważają, że taka procedura jest wskazana, ponieważ hamuje odpływ krwi żylnej i limfy z miejsca ukąszenia, utrudniając jednocześnie rozchodzenie się jadu w organizmie. Z kolei inni sądzą, że opaska może zwiększać stopień niedokrwienia kończyny, utratę czucia i martwicę.9,10,18,20 Zaleca się stosowanie bandaży uciskowych jedynie po ukąszeniach węży tropikalnych, posiadających silny, neurotoksyczny jad.16 Opaska uciskowa nie powinna być stosowana, jeśli chory może trafić do szpitala w ciągu 30 min od ukąszenia.20
Zabiegi takie jak nacinanie (ryc. 10) czy przypalanie miejsca ukąszenia, okładanie lodem lub odsysanie jadu są niewskazane, ponieważ mogą spowodować zwiększenie obrażeń, uszkodzenie naczyń, krwawienie, nasilenie wchłaniania jadu, zakażenie oraz martwicę w miejscu ukąszenia.9,10,16 Ponadto wysysanie jadu może być niebezpieczne dla samego wysysającego (ryzyko dostania się jadu do krwiobiegu osoby udzielającej pomocy). Przedstawiane są również poglądy, że nacinanie skóry i wysysanie jadu są wskazane. Badania na zwierzętach laboratoryjnych wykazały, że zabiegi nacinania skóry i wysysania jadu rozpoczęte w ciągu 2 min od ukąszenia zmniejszają wstrzykniętą ilość jadu w organizmie o 50-90%.23
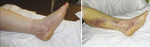
Rycina 10. Niezalecane jest nacięcie miejsca pokąsania. Pozostaje to bez wpływu na rozprzestrzenianie się toksyny, co jest widoczne w postaci hemolizy kilka dni później (fot. Joanna Zajkowska)
Zaleca się, aby na czas transportu pacjenta do szpitala ułożyć go w pozycji bezpiecznej w celu zapobiegania aspiracji wymiocin. Wymioty zwalcza się np. chloropromazyną (chlorpromazine hydrochloride) lub metoklopramidem. Objawom anafilaksji przeciwdziała się, stosując adrenalinę i leki przeciwhistaminowe.2,7,10,16,20 W szpitalu należy zapewnić choremu spokój, a ukąszoną kończynę unieruchomić. Trzeba ustalić, czy rzeczywiście doszło do ukąszenia. Jeśli tak, należy określić ciężkość zatrucia. Typowym śladem po ukąszeniu są 2 symetryczne przekrwione punkty oddalone od siebie o ok. 1 cm.
W wywiadzie trzeba uwzględnić czas ostatniego szczepienia przeciwtężcowego, stosowane leki, obecność chorób współistniejących i alergii.10 Osoba bez widocznych objawów reakcji na jad (jedynie ślady po zębach jadowych) powinna pozostać przynajmniej przez 2 h pod obserwacją szpitalną. Na kończynie należy oznaczyć miejsce ukąszenia i zasięg obrzęku oraz dokonywać pomiaru jej obwodu co 15 min w kilku miejscach, do czasu, gdy obrzęk przestanie się powiększać. Pomiary takie pomagają ocenić stopień rozchodzenia się jadu i skuteczność antytoksyny. Zaleca się dokładną kontrolę ciśnienia tętniczego, tętna, oddechu, progresji obrzęku i innych objawów klinicznych. Ponadto warto rozważyć wdrożenie profilaktyki przeciwtężcowej i antybiotykowej.1,2,9-11 Uodpornienie czynno-bierne należy zastosować u osób, które nie były szczepione przeciwko tężcowi, nie otrzymały wszystkich dawek podstawowego szczepienia, nie mają dokumentacji szczepienia lub otrzymały ostatnią szczepionkę >8 lat temu. Antybiotyki zalecane są przez niektórych autorów ze względu na ryzyko zanieczyszczenia rany bakteriami, także beztlenowymi.1,2,10 Według innych profilaktyka antybiotykowa nie jest konieczna.9,16,20 Jeżeli w trakcie obserwacji nie pojawią się obrzęk i inne objawy zatrucia, pacjent może zostać wypisany ze szpitala.9 W przypadku objawów zatrucia zaleca się badania: morfologię krwi, stężenie elektrolitów, mocznika i kreatyniny w surowicy, badanie układu krzepnięcia, badanie ogólne moczu oraz EKG (2 razy dziennie lub częściej, jeśli utrzymuje się hipotonia). Ciężkość zatrucia można określić za pomocą badania immunoenzymatycznego (ELISA – enzyme-linked immunosorbent assay), oznaczając stężenie antygenów jadu żmii we krwi. To jednak metoda kosztowna i nie jest w Polsce rutynowo stosowana. Wskazane jest, aby pacjentów z objawami łagodnymi obserwować nie krócej niż 24 h. Początkowo łagodne objawy mogą okazać się zdradliwe i nie muszą świadczyć o tym, że i dalszy przebieg zatrucia będzie łagodny. Stan kliniczny może się pogorszyć w każdej chwili, dlatego ważna jest dokładna obserwacja ofiar ukąszeń.
Stosowanie antytoksyny jadu żmii
Antytoksyna jadu żmii to jedyny swoisty preparat podawany w celu zneutralizowania jadu. Po raz pierwszy została zastosowana przez Alberta Calmette w 1895 r. Należy ocenić ryzyko związane z wystąpieniem wstrząsu anafilaktycznego i choroby posurowiczej po podaniu antytoksyny (czy nie jest ono większe niż korzyści wynikające z jej podania). Jest to preparat monowalentny otrzymywany z surowicy krwi koni uodpornionych jadem żmii. Antytoksyna końska zawiera fragmenty F(ab’)2 immunoglobulin. Zmniejsza ona ryzyko zgonu, czas hospitalizacji i rekonwalescencji. Według Warrella i innych wskazaniami do jej podania są:
- hipotonia, +/- objawy wstrząsu
- nieprawidłowości w układzie krzepnięcia, trombocytopenia, hemoliza
- leukocytoza >20 000, wzrost stężenia CPK, kwasica metaboliczna
- nieprawidłowości w zapisie EKG
- miejscowy obrzęk, który jest rozległy (obejmujący więcej niż połowę ukąszonej kończyny w ciągu 48 h od ukąszenia) lub szybko rozprzestrzenia się (poza nadgarstek w przypadku ukąszenia w rękę lub poza kostkę przy ukąszeniu w stopę).2,16
Przeciwwskazaniami do podania antytoksyny są:
- uczulenie na końską surowicę
- jeżeli z wywiadu wiadomo, że osoba ukąszona jest alergikiem
- otrzymanie w przeszłości antytoksyny końskiej.
Antytoksynę jadu żmii polskiej produkcji zaleca się w dawce 500 j.a. (jednostek antytoksycznych) domięśniowo zgodnie z zaleceniami producenta. W przypadku wyczerpania i czasowego deficytu tej antytoksyny Ministerstwo Zdrowia wydaje zgodę na czasowe wprowadzenie do obrotu surowicy odpornościowej sprowadzanej z innych krajów.25
Antytoksyna powinna zostać podana możliwie wcześnie. Z immunoterapii nie należy rezygnować nawet, gdy upłynie długi czas pomiędzy ukąszeniem a przyjęciem do szpitala.
Istnieją odmienne poglądy na temat stosowania prób uczuleniowych na antytoksynę. Uważa się, że śródskórne próby uczuleniowe wprowadzają w błąd, ponieważ często mimo negatywnego wyniku próby po podaniu antytoksyny dochodzi do reakcji anafilaktycznych (wysoki odsetek wyników fałszywie ujemnych i fałszywie dodatnich).20 Testy te mają również przeciwników – Warrella, Malasita i wsp., którzy w Nigerii i Tajlandii przeprowadzili badania prospektywne u 35 ofiar ukąszeń przez węże tropikalne. U 25 pacjentów wykonano śródskórne próby uczuleniowe, a następnie podano antytoksynę pochodzenia końskiego; u 12 z nich mimo negatywnego wyniku prób wystąpiły reakcje anafilaktyczne (w tym 2 przypadki wstrząsu anafilaktycznego). Autorzy nie zalecają testów, twierdząc, że marnuje się czas i opóźnia podanie antytoksyny w sytuacjach, gdy jest ona wskazana. Ponadto testy wykrywają jedynie nadwrażliwość IgE-zależną.16,24 Inni z kolei uważają, że prawidłowo wykonane i odczytane próby uczuleniowe to dobre narzędzie w ocenie nadwrażliwości na antytoksynę.21 W praktyce stosuje się metodę stopniowego podawania małych dawek surowicy, aby zmniejszyć ryzyko reakcji uczuleniowej. U chorych w ciężkim stanie klinicznym część dawki można podawać dożylnie lub powtarzać podanie antytoksyny po kilku/kilkunastu godzinach. Także u pacjentów, u których istnieje ryzyko uczulenia na surowicę, ale będących w ciężkim stanie, można zastosować antytoksynę pod osłoną adrenaliny, leków przeciwhistaminowych i glikokortykosteroidów.2,11,21 W zależności od dawki, drogi i szybkości jej podawania ryzyko reakcji nadwrażliwości (wczesnych i późnych) waha się w granicach od 3% do ponad 80%, z czego 5-10% stanowią ciężkie reakcje (skurcz oskrzeli, obrzęk naczynioruchowy czy hipotonia). Iniekcje domięśniowe są mniej efektywne niż dożylne, ale cechują się mniejszym ryzykiem ciężkich reakcji, takich jak wstrząs anafilaktyczny.16 W analizie retrospektywnej przeprowadzonej przez Karlson-Stiber i Perssona w grupie 30 ofiar ukąszeń leczonych antytoksyną pochodzenia końskiego u 3 osób wystąpiły dodatkowe reakcje w postaci pokrzywki oraz choroby posurowiczej.19
W latach 90. XX w. wprowadzono antytoksynę pochodzenia owczego (niestosowaną w Polsce), przystosowaną do podawania dożylnego. Cechuje się ona lepszą kinetyką i dystrybucją niż pozostałe antytoksyny.4,10 Glikokortykosteroidy wykorzystywane są powszechnie, ale ich skuteczność ogranicza się najprawdopodobniej do leczenia ostrych stanów (jak wstrząs anafilaktyczny) poprzez wzmocnienie działania adrenaliny.6 W grupie 136 ofiar ukąszeń opisanych przez Perssona i wsp. porównano pacjentów, którzy otrzymali glikokortykosteroidy przed przybyciem do szpitala, z tymi, którym ich nie podano. Nie stwierdzono różnicy w nasileniu objawów.22 Reid zaleca glikokortykosteroidy tylko przy anafilaksji.20
Powikłaniem podania surowicy obcogatunkowej bywa choroba posurowicza (morbus postsericus). Może pojawić się ona po tygodniu do dwóch od podania antytoksyny. Choroba charakteryzuje się wystąpieniem pokrzywki w miejscu wstrzyknięcia surowicy, świądem, gorączką, białkomoczem, bólem głowy i stawów, leukocytozą z eozynofilą, zwiększeniem OB, zapaleniem nerek na tle obecności kompleksów immunologicznych. Ustępuje zwykle po tygodniowym leczeniu doustnymi środkami przeciwhistaminowymi lub glikokortykosteroidami.10,16 Przy dużych wartościach dimerów D potrzebne bywa podanie heparyny w celu prewencji zespołu rozsianego wykrzepiania wewnątrznaczyniowego.11,13 Nadmierne napięcie skóry nad obrzękiem, ochłodzenie, bolesność przy rozciąganiu, osłabienie czucia, bladość, zanik lub osłabienie tętna na kończynie sugerują obecność zespołu ciasnoty przedziałów powięziowych (zdarza się to bardzo rzadko ze względu na stosowanie antytoksyny). Wymaga to konsultacji chirurgicznej. Gdy współistnieją jednak zaburzenia hemostazy, nacięcie powięzi (jeśli jest wskazane) nie powinno być wykonywane do momentu unormowania się parametrów krzepnięcia (ryzyko krwotoku).8,10
Podsumowanie
1. W większości przypadków łagodnych i umiarkowanych zatruć jadem postępowanie lecznicze ogranicza się do leczenia objawowego, zwykle w postaci stosowania leków przeciwbólowych i przeciwwymiotnych. Część ukąszeń to tzw. ukąszenia suche, w których nie dochodzi do wstrzyknięcia jadu.