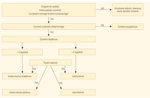
W sytuacji, gdy na podstawie przeprowadzonej według powyższych zasad oceny zostanie stwierdzony brak możliwości pokrycia zapotrzebowania na energię i składniki odżywcze drogą doustną, należy podjąć decyzję o rozpoczęciu leczenia żywieniowego.12 Wskazania do wdrożenia leczenia żywieniowego wynikające z nieprawidłowego stanu odżywienia oraz możliwości w zakresie spożycia pokarmu drogą doustną przedstawiono na rycinie 1.
Przeciwwskazania
U chorych z chociaż częściowo sprawnym przewodem pokarmowym zawsze wtedy, gdy to możliwe, należy decydować się na żywienie dojelitowe. Ta metoda ma liczne zalety w stosunku do żywienia pozajelitowego, ponieważ zapewnia podtrzymanie czynności przewodu pokarmowego (nawet niewielkie ilości pokarmu dostarczanego do przewodu pokarmowego, tzw. żywienie troficzne, pobudzają pracę jelit i uwalnianie hormonów jelitowych oraz usprawniają funkcjonowanie bariery jelitowej), jest mniej skomplikowana pod względem technicznym, bezpieczniejsza, pozwala uniknąć ryzyka wielu komplikacji związanych z żywieniem pozajelitowym (np. posocznicy, uszkodzenia wątroby) oraz generuje ok. 2-4-krotnie niższe koszty.11 Istnieją jednak pewne sytuacje, w których żywienie drogą przewodu pokarmowego może być niemożliwe. Do głównych przeciwwskazań żywienia dojelitowego należą: niedrożność porażenna lub mechaniczna przewodu pokarmowego, obstrukcja, perforacja oraz martwicze zapalenie jelit. Bezpieczeństwo włączenia żywienia dojelitowego należy ponadto rozważyć u chorych z: toksyczną okrężnicą olbrzymią, uporczywymi wymiotami, zapaleniem otrzewnej, krwawieniem z przewodu pokarmowego, wysoko położoną przetoką jelitową oraz przewlekłą biegunką (przebiegającą z zaburzeniami wchłaniania jelitowego, oporną na leczenie dietą eliminacyjną), a także u chorych bez perystaltyki jelit.1,11,12
Dostęp do przewodu pokarmowego
Po podjęciu decyzji o konieczności rozpoczęcia żywienia dojelitowego kolejnym krokiem jest wybór rodzaju dostępu do przewodu pokarmowego. Żywienie dojelitowe można prowadzić dożołądkowo bądź dojelitowo. Wybór uzależniony jest od sprawności poszczególnych odcinków przewodu pokarmowego, przewidywanego czasu terapii oraz ryzyka aspiracji. Preferowane jest żywienie bezpośrednio do żołądka – jest to metoda znacznie bezpieczniejsza (łatwiejsze wprowadzenie zgłębnika/wyłonienie stomii), a sama podaż pokarmu do żołądka bardziej fizjologiczna. Żywienie bezpośrednio do jelita wskazane jest u chorych, u których występują: ryzyko aspiracji, gastropareza, ujście przetoki w żołądku oraz w przypadkach, gdy przebyte zabiegi chirurgiczne wykluczają żywienie do żołądka lub planowane jest wczesne rozpoczęcie żywienia po dużych operacjach brzucha. Warto w tym miejscu podkreślić, że ze względu na ryzyko wystąpienia biegunki u chorych żywionych bezpośrednio do jelita nie zaleca się żywienia metodą bolusów ani podawania diet o wysokiej osmolalności.1,11
Żywienie dojelitowe można prowadzić z wykorzystaniem sondy (nosowo-żołądkowej, nosowo-dwunastniczej, nosowo-jelitowej) oraz gastrostomii lub enterostomii. Głównym kryterium wyboru jest przewidywana długość trwania terapii oraz sprawność górnych odcinków przewodu pokarmowego. Drzewo decyzyjne wyboru drogi dostępu do przewodu pokarmowego przedstawiono na rycinie 2.1,11
W pediatrii decyzja o wyborze rodzaju dostępu do przewodu pokarmowego (sonda/stomia) nie zawsze będzie w 100% zgodna z powyższymi zaleceniami. Na przykład w naszym ośrodku u chorych z zaburzeniami karmienia, u których widzimy szansę na powrót do skutecznego karmienia drogą doustną, ale jednocześnie wiemy, że będzie to wymagać czasu i pracy wielodyscyplinarnego zespołu (lekarz, neurologopeda, dietetyk, psycholog), często żywienie przez sondę utrzymywane jest przez ponad 6 tygodni. W większości przypadków takie postępowanie przynosi skutek, pozwala po kilkunastomiesięcznym okresie na powrót dziecka do skutecznego karmienia drogą doustną i tym samym uniknąć wyłonienia gastrostomii. Dlatego też, wybierając rodzaj dostępu do przewodu pokarmowego w żywieniu dojelitowym u dzieci, należy kierować się nie tylko wytycznymi, ale także podchodzić do każdego dziecka indywidualne, uwzględniając jego aktualny stan i możliwości oraz najbliższe perspektywy.
Metody podaży
Za najbardziej fizjologiczną metodę żywienia uważa się podaż pokarmu do żołądka w formie tzw. bolusów, czyli porcji pokarmu o określonej objętości, podawanych jednorazowo, w określonych odstępach czasu. Takie postępowanie zapewnia cykliczne wytwarzanie i wydzielanie hormonów w przewodzie pokarmowym oraz działa troficznie na błonę śluzową jelita.1,11 Wykazano natomiast, że żywienie dojelitowe metodą ciągłą ma pewne zalety i pozwala dostarczyć większych ilości energii i składników odżywczych oraz zapewnić lepszy przyrost masy ciała w niektórych grupach dzieci, w tym z przewlekłą biegunką oraz złożonymi wrodzonymi wadami serca.11 W przypadku konieczności żywienia bezpośrednio do dwunastnicy lub do jelita zawsze jednak należy podawać pokarm metodą ciągłą (wlew grawitacyjny lub przy użyciu pompy do żywienia dojelitowego).2
Dobór diety
Wybór diety podyktowany jest przede wszystkim sprawnością przewodu pokarmowego, stanem odżywienia chorego oraz jego aktualnym zapotrzebowaniem na energię i składniki odżywcze, z uwzględnieniem choroby podstawowej i/lub współwystępujących problemów.1,2 W przeciwieństwie do diet kuchennych diety przemysłowe do żywienia dojelitowego występują z reguły w postaci gotowych do spożycia preparatów w płynie, czasem w postaci proszku, który przed podaniem należy połączyć z wodą (ewentualnie mlekiem).11 Ponadto są one zbilansowane pod względem wartości odżywczej – skomponowane tak, aby mogły stanowić jedyne źródło pożywienia nawet przez długi czas. Zawartość wszystkich niezbędnych składników odżywczych powinna pokrywać minimum 100% zapotrzebowania właściwego dla zdrowych osób z danej grupy wiekowej. W związku z powyższym zawsze, kiedy to możliwe, w żywieniu dojelitowym należy stosować diety przemysłowe, aby zminimalizować ryzyko wystąpienia niedoborów składników odżywczych, zatkania zgłębnika oraz zanieczyszczeń mikrobiologicznych i związanych z nimi powikłań.2,11
Diety przemysłowe z reguły pozbawione są glutenu, większość jest klinicznie wolna od laktozy lub zawiera bardzo niewielkie jej ilości. Preferowana osmolalność powinna mieścić się w granicach 300-350 mOsm/kg – diety o wyższej osmolalności (np. preparaty zawierające białko w postaci zhydrolizowanej) mogą wywoływać biegunki u chorych z zaburzeniami jelitowymi.11
Zasadnicza klasyfikacja diet stosowanych w pediatrii obejmuje następujący podział:
• w zależności od zawartości energii i poszczególnych składników odżywczych: preparaty normokaloryczne/wysokokaloryczne/diety cząstkowe;
• w zależności od rodzaju/formy zawartego białka: diety polimeryczne/peptydowe/ elementarne;
• diety zawierające lub nie błonnik pokarmowy;
• diety specjalistyczne, do stosowania w określonych jednostkach chorobowych.11