VMS Interna 2026 | BEZPŁATNY kongres online już 19-21 maja! 6 sesji - Ponad 20 wykładów - Sesje Q&A | Zapisz się >
Chirurgia naczyniowa
Patologia obrzęku chłonnego
Michał Wiktor, Przemysław Daroszewski, Paweł Chęciński
Streszczenie
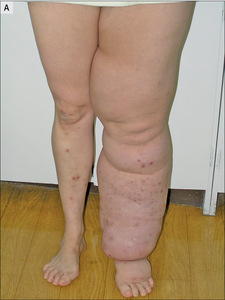
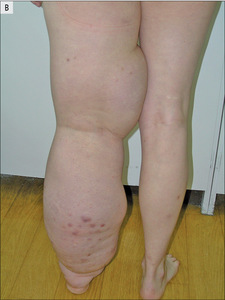
Obrzęk chłonny jest wbrew pozorom bardzo częstym schorzeniem świadczącym o niewydolności limfatycznej o różnej etiologii, niestety, równie często bagatelizowanym. Wiedza o patologii obrzęku chłonnego uświadamia konieczność leczenia, poprawia funkcjonowanie chorego oraz zapobiega wystąpieniu powikłań.
Wprowadzenie
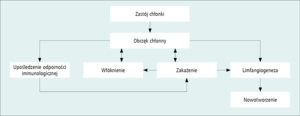
Zaproponowano wiele definicji obrzęku chłonnego – od prostych, mających przede wszystkim znaczenie kliniczne, do bardziej skomplikowanych, patofizjologicznych, tłumaczących proces jego powstawania. Najprostsza z nich mówi o nagromadzeniu płynu tkankowego w wyniku niewydolności limfatycznej. W następstwie tej niewydolności dochodzi do nagromadzenia w przestrzeni tkankowej i naczyniach chłonnych płynu bogatego w białko, zawierającego m.in. migrujące i osiadłe komórki odpornościowe, produkty metaboliczne, komórki ulegające apoptozie i komórki śródbłonka. Prowadzi to do postępującego włóknienia tkanek w wyniku proliferacji keratynocytów i fibroblastów, a także do kolonizacji obrzękniętych tkanek przez mikroorganizmy penetrujące skórę i rozwoju stanu zapalnego. Poza nagromadzeniem płynu bogatego w białko w procesie tworzenia się obrzęku chłonnego zwiększa się zatem liczba komórek w obrębie kończyny. Kolejne epizody stanów zapalnych pogłębiają uszkodzenie dróg chłonnych i przyspieszają stale postępujący proces włóknienia tkanek. W obrębie tkanek objętych obrzękiem chłonnym stwierdza się upośledzenie odpowiedzi immunologicznej, będące najprawdopodobniej kolejnym skutkiem uszkodzenia dróg i węzłów chłonnych. Skóra przestaje być skuteczną barierą, dlatego nawet drobne urazy, niewielkie oparzenia lub ukąszenia przez owady mogą prowadzić do kolejnego zakażenia i ostatecznie powiększenia istniejącego obrzęku. Stan zapalny nasila też zachodzący w przebiegu uszkodzenia dróg chłonnych proces limfangiogenezy [1], który może przekształcić się w niekontrolowane nowotworzenie i prowadzić do rozwoju naczyniakomięsaka limfatycznego (lymphangiosarcoma). Dlatego obrzęk limfatyczny należy traktować nie tylko jako proste powiększenie obwodu kończyny, ale jako szereg procesów, które wzajemnie się nasilają i przyczyniają do powstania poważnych powikłań (ryc. 1).
Zgromadzono dotychczas niewiele danych epidemiologicznych informujących o częstości rozpoznawania obrzęku limfatycznego na świecie. Szacuje się, że jakaś postać obrzęku chłonnego występuje u około 140 milionów osób [2].
Przyczyny obrzęku chłonnego
Obrzęk chłonny jest spowodowany niewydolnością limfatyczną. Z patofizjologicznego punktu widzenia wyróżnia się niewydolność chłonną mechaniczną i dynamiczną [3]. Niewydolność dynamiczna wynika z niemożności odprowadzenia nadmiernej ilości płynu przez sprawnie działający układ naczyń limfatycznych, dlatego większość autorów nie uznaje tej postaci za obrzęk chłonny. Nadmierne wytwarzanie płynu tkankowego jest u takich chorych następstwem niewydolności innych narządów i układów, w tym serca, wątroby, nerek i żył, występuje też w przebiegu chorób nadnerczy i tarczycy, nowotworów oraz ciąży. Postępowanie polega wówczas na leczeniu choroby podstawowej. Niewydolność mechaniczna powstaje na skutek pierwotnego lub wtórnego uszkodzenia naczyń limfatycznych, upośledzającego lub całkowicie uniemożliwiającego odpływ chłonki.
Rodzaje obrzęku chłonnego
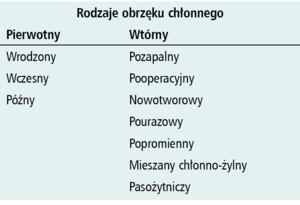
Najczęściej stosowany podział obrzęku limfatycznego oparto na kryteriach etiologicznych. Na ich podstawie wyróżnia się obrzęk chłonny pierwotny i wtórny (tabela).
Obrzęk chłonny pierwotny
Obrzęk chłonny pierwotny nazywano dawniej idiopatycznym, ponieważ rozpoznawano go tylko wtedy, gdy nie znajdowano żadnej uchwytnej przyczyny jego wystąpienia. W 1934 r. Allen wyróżnił dwa rodzaje obrzęku pierwotnego – wrodzony i wczesny, a Kinmonth wyodrębnił dodatkowo obrzęk pierwotny późny [4].
1. Obrzęk wrodzony (lymphoedema congenita) powstaje przed ukończeniem pierwszego roku życia, sporadycznie lub rodzinnie (choroba [zespół] Milroya).
Pierwszy przypadek wystąpienia objawów, które później nazwano chorobą Milroya, opisano w 1865 r. [5]. W 1892 r. Milroy opisał występowanie obrzęku kończyn dolnych u 22 członków rodziny w 6 pokoleniach. Obecnie wiadomo, że jest to choroba autosomalna dominująca związana z mutacją pojedynczego genu kodującego receptor VEGFR-3 dla czynnika wzrostu naczyń chłonnych VEGF-C znajdującego się w chromosomie 15, locus q34-35. U osób dotkniętych chorobą Milroya obrzęk stwierdza się zwykle już w chwili narodzin lub pojawia się on w pierwszych dniach życia. Najczęściej są to dziewczynki (70-80%), a obrzęk dotyczy zwykle jednej kończyny, głównie stopy, i nie sięga powyżej kolana.
2. Obrzęk wczesny (lymphoedema praecox) rozpoczyna się między 1 a 35 r.ż., występuje sporadycznie lub rodzinnie (choroba Meige’a).
W przebiegu choroby Meige’a, opisanej w 1891 r. [6], obrzęk pojawia się zwykle w pierwszej lub drugiej dekadzie życia. Najczęściej dotyczy kończyn dolnych, ale zaburzenia budowy naczyń chłonnych stwierdza się również w kończynach górnych, krezce, głowie i szyi. Obrzękowi często towarzyszą inne zaburzenia, w tym dwurzędność rzęs, torbiele nadtwardówkowe, nieprawidłowości rdzenia kręgowego, malformacje naczyń mózgowych, cholestaza, utrata słuchu pochodzenia nerwowego oraz opadanie powiek. Podobnie jak zespół Milroya, jest to choroba autosomalna dominująca, a mutacja dotyczy genu FOXC2.
3. Obrzęk późny (lymphoedema tarda) rozpoczyna się po 35 r.ż.