IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Długo działające β2 mimetyki wziewne (LABA – long-acting beta2-agonists)
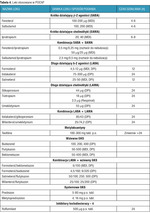
Działanie β2-agonistów polega na rozkurczaniu mięśni gładkich oskrzeli i zapobieganiu ich skurczowi poprzez pobudzanie receptorów adrenergicznych typu b2. Cholinolityki działają głównie na toniczne, stałe, napięcie mięśni gładkich, natomiast β2-agoniści usuwają doraźny, reaktywny skurcz mięśni gładkich lub mu zapobiegają. Jest to efekt blokowania cyklazy adenylowej powodujący zwiększenie wewnątrzkomórkowego stężenia cyklicznego AMP (adenosine monophosphate) w komórkach docelowych. Dodatkowym działaniem β2-agonistów jest poprawa transportu śluzowo-rzęskowego oraz zwiększenie dostępności białka wiążącego glikokortykosteroidy. Wpływ LABA na najważniejsze efekty terapeutyczne leczenia POChP przedstawiono w tabeli 5.
Działania niepożądane β-2 mimetyków:
- tachykardia zatokowa, zaburzenia rytmu serca
- drżenie mięśniowe
- hipokaliemia, zwiększenie zużycia tlenu.
Leki antycholinergiczne
Bromek ipratropium, bromek tiotropium, bromek glikopyronium, umeklidynium są antagonistami receptorów muskarynowych M1, M2 i M3. Receptory zlokalizowane są na mięśniach gładkich oskrzeli i gruczołach podśluzówkowych, a ich stymulacja prowadzi do skurczu mięśni gładkich i wydzielania śluzu. Najistotniejsze z punktu widzenia wentylacji jest zablokowanie receptorów M3, które znosi toniczne, spoczynkowe napięcie cholinergiczne. Powoduje to rozszerzenie oskrzeli wskutek pociągania ich ścian na zewnątrz przez włókna sprężyste miąższu płuc. Drugi mechanizm rozszerzenia oskrzeli może wynikać z hamowania wydzielania mediatorów zapalenia przez zakończenia podśluzówkowych nerwów czuciowych i w ten sposób zmniejszać skurcz oskrzeli oraz produkcję śluzu. Wpływ tiotropium na najważniejsze wyniki leczenia POChP przedstawiono w tabeli 6.
Cholinolityki są słabo wchłaniane. Ogranicza to ich efekty uboczne i czyni terapię bardzo bezpieczną. Do działań niepożądanych leków cholinolitycznych należą:
- suchość w jamie ustnej
- metaliczny smak w ustach
- ostry atak jaskry przy stosowaniu w nebulizacji.
Metyloksantyny
Terapia teofiliną jest kontrowersyjna. Lek ten jest nieselektywnym inhibitorem fosfodiesterazy oraz wykazuje wiele działań pozaoskrzelowych. Jego stosowanie przynosi mniej korzyści, a jego tolerancja jest gorsza w porównaniu z innymi wziewnymi bronchodilatatorami. Teofilinę należy rozważyć dopiero wtedy, gdy powyższe leki są niedostępne lub nietolerowane. Teofilina jest metabolizowana przez cytochrom P450, wchodzi więc w liczne interakcje z innymi substancjami podobnie metabolizowanymi. Zdolność do jej eliminacji z organizmu maleje z wiekiem. Jej wpływ na najważniejsze wyniki leczenia POChP przedstawiono w tabeli 7.
Toksyczność teofiliny zależy od dawki, a jej indeks terapeutyczny jest niski. Trudności w leczeniu wynikają z ujawniania się dobroczynnego wpływu terapii dopiero przy dawce bliskiej toksycznej.
Mimo wielu zastrzeżeń teofilina może być stosowana jako lek alternatywny zalecany do długotrwałego leczenia chorych na POChP w każdej kategorii zaawansowania. Preferowane są tabletki o powolnym uwalnianiu leku. Dobowa dawka podtrzymująca dla dorosłych wynosi 8-12 mg/kg m.c./24 h (przeciętnie 300 mg co 12 h). W przypadku braku możliwości monitorowania stężenia leku we krwi (zakres stężeń terapeutycznych: 8-20 μg/ml) nie należy przekraczać dawki dobowej 900 mg.