Skuteczność technik ablacyjnych
We wczesnych doniesieniach na temat skuteczności ablacji w leczeniu migotania przedsionków współczynnik powodzenia wynosił 22-85%, przy czym względnie wyższe wartości stwierdzano u pacjentów z migotaniem napadowym.158,159 Wyników odległych znamy niewiele, ponieważ w badaniach przeprowadzanych z randomizacją, w których porównywano skuteczność leczenia farmakologicznego z izolacją żył płucnych u chorych z objawowym migotaniem przedsionków, okres obserwacji zazwyczaj nie przekraczał roku. W tak ograniczonym czasie podawane współczynniki powodzenia wahały się od 31% do 88%, a żadna z metod nie była wyraźnie skuteczniejsza.160,161 Zazwyczaj pacjentów informuje się, że współczynnik powodzenia ablacji wynosi 60-70%, że 10% do 40% chorych wymaga kolejnego zabiegu i że u 10-15% osób, u których go przeprowadzono, nadal konieczne jest leczenie antyarytmiczne. Szacunki te opierają się na wynikach wielu badań i stanowią uśrednione wartości.8,147,162-166
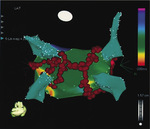
Rycina 9. Metody ablacji stosowane obecnie u pacjentów z utrwalonym migotaniem przedsionków obejmują izolację żyły płucnej i ablację liniową wewnątrz przedsionka, łączącą miejsca ablacji żył ze sobą i z pierścieniem mitralnym (czerwone kropki). Jest to połączenie niszczenia najczęściej występujących ognisk inicjacji z modyfikacją miejsc zmienionych anatomicznie, odpowiedzialnych za podtrzymywanie arytmii. Ablacja liniowa jest stosowana przede wszystkim w celu zapobiegania częstoskurczowi nawrotnemu o dużej pętli, w tym atypowemu trzepotaniu przedsionków.
Dostępne dane wskazują również, że ablacja jest mniej skuteczna w migotaniu utrwalonym niż w napadowym. W licznych pracach wykazywano, że mniejsze korzyści utrzymują się, nawet mimo stosowania bardziej agresywnych technik ablacji.167-169 Ostatnio nieco lepsze wyniki osiągano dzięki rozległej ablacji liniowej, której celem było uporządkowanie, a w efekcie wyeliminowanie utrwalonego migotania przedsionków, ale okres obserwacji był ograniczony168,169(ryc. 9).
Z tego względu lekarz w rozmowie z pacjentem musi podkreślać, że jak dotąd nieznane są odległe wyniki tej terapii, ale że mniej więcej u 60-70% chorych dochodzi do znacznego złagodzenia objawów albo całkowitego wyeliminowania migotania przedsionków. Liczne badania prowadzone w pojedynczych ośrodkach wykazały znaczącą poprawę jakości życia chorych po pierwotnej ablacji.170-172 W wielu badaniach porównawczych stwierdzono, że po ablacji jakość życia pacjentów jest porównywalna z obserwowaną u zdrowych osób niepoddanych takiemu zabiegowi.
Mimo dużej ilości danych dotyczących skuteczności ablacji u pojedynczych pacjentów dane na temat zasadności ekonomicznej tego zabiegu dopiero się pojawiają. Francuzi wykazali, że koszt ablacji jest niższy niż leczenia farmakologicznego173, dane te mogą jednak nie potwierdzić się w amerykańskim systemie opieki zdrowotnej.
Powikłania
Bezpośrednim następstwem ablacji może być występienie poważnych powikłań. Są one podobne do pojawiających się przy innych zabiegach przezskórnych z użyciem cewnika. Należą do nich zakażenia, krwawienia, krwiaki, zakrzepica żył głębokich, odma opłucnowa i uszkodzenie tętnicy.165 Na szczęście poważniejsze powikłania są rzadkie; w pierwszych badaniach częstość występowania zatorów powietrznych, bradykardii, tamponady i udaru lub przemijającego ataku niedokrwiennego szacowano na 0,5-1,0%. Liczby te potwierdza niedawno opublikowany International AF Ablation Registry.143
Niektóre powikłania są jednak swoiste dla procedur ablacyjnych stosowanych w migotaniu przedsionków. Należą do nich: zwężenie żyły płucnej, epizody zatorowości i przetoka przedsionkowo-przełykowa.
Zwężenie żyły płucnej
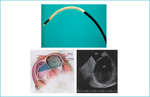
Rycina 10. Ultrasonografia wewnątrzsercowa znacznie ułatwiła procedury ablacji prądem o częstotliwości radiowej. U góry: sonda liniowa typu phased array. Po lewej: umieszczenie cewnika w prawym przedsionku (PP) pozwala na uwidocznienie ujść żył płucnych lewego przedsionka (z prawej) bez potrzeby wprowadzania drugiego cewnika do lewego przedsionka (LP). ŻPDL – żyła płucna dolna lewa; ŻPGL – żyła płucna górna lewa.
Ablacja w obrębie żyły płucnej może prowadzić do zwłóknienia i zwężenia lub zamknięcia naczynia.174,175 W badaniach przeprowadzanych przed 2002 r. częstość występowania zwężenia żyły płucnej wahała się od 4% do 10%.176-178 Jeśli ujście żyły można łatwo zidentyfikować, dzięki czemu unika się ablacji w obrębie naczynia, to powikłanie zdarza się rzadko (ryc. 10). Objawy stenozy obejmują duszność, a w ciężkich przypadkach krwioplucie lub nadciśnienie płucne. Z czasem ustępują one samoistnie, ale jeśli są bardzo nasilone, można przeprowadzić poszerzenie lub protezowanie ujścia.174,179
Epizody zakrzepowo-zatorowe
Z dostępnych badań wynika, że przy procedurach ablacyjnych częstość występowania udarów mózgu wynosi 0,5-2,0% i jest zbliżona do obserwowanej przy innych procedurach stosowanych obecnie w leczeniu migotania przedsionków.143,165 Wczesne wdrożenie terapii heparyną, zastosowanie ultrasonografii wewnątrzsercowej i intensywne leczenie przeciwzakrzepowe mogą zredukować odsetek tego powikłania.180
Przetoka przedsionkowo-przełykowa
Groźnym następstwem ablacji wewnątrzprzedsionkowej może być wytworzenie się przetoki między tylną ścianą lewego przedsionka a przełykiem. Po raz pierwszy powikłanie to opisano w 2004 r., a od tamtej pory liczba podobnych doniesień rośnie.181-184 Tego rodzaju przetoka wywołuje zespół ciężkich objawów z gorączką, bólem w trakcie przełykania, krwawieniami z przewodu pokarmowego i objawami ze strony układu nerwowego, częściowo powiązanymi z zatorami powietrznymi. Powikłanie to wiąże się też z dużym ryzykiem zgonu. Jeśli odpowiednio wcześnie zostanie wykonany zabieg operacyjny lub inna interwencja zabiegowa, do zgonu nie dochodzi.181,185
Gdy ablacja nie powstrzymuje objawów choroby
Jak już wspominaliśmy, choć ablacja wewnątrzprzedsionkowa stanowi istotny postęp w leczeniu pacjentów z objawowym migotaniem przedsionków, jej skuteczność nie jest zadowalająca: po jednorazowym zabiegu co najmniej 30% do 40% chorych nadal odczuwa dokuczliwe objawy. Obecnie w leczeniu tej grupy pacjentów uwzględnia się możliwość powtórnej ablacji, połączenie tego zabiegu z farmakoterapią antyarytmiczną, która w przeszłości mogła być nieskuteczna, oraz dołączenie do dotychczasowej terapii stymulatorów, których zadaniem jest przerywanie trzepotania przedsionków mogącego utrzymywać się po ablacji.
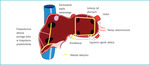
Rycina 11. Migotanie przedsionków: czego można się nauczyć od chirurgów. Stosowane obecnie przezskórne, wewnątrznaczyniowe techniki ablacji w dużej mierze rozwinęły się dzięki doświadczeniom kardiochirurgów w leczeniu migotania przedsionków. Izolacja żył płucnych, linearne ablacje, zrozumienie roli zamknięcia uszka lewego przedsionka lub modyfiakcja unerwienia autonomicznego – to doświadczenia, które zawdzięczamy pracy chirurgów.
Najskuteczniejszą terapią inwazyjną polegającą na ablacji w obrębie przedsionków pozostaje metoda labiryntu (ryc. 11). Ze względu na jej inwazyjny charakter oraz to, że nowsze techniki wymagają prostszych zabiegów, rzadko stosuje się ją jako metodę pierwszego rzutu. Warto ją rozważyć w przypadku pacjentów z utrwalonym, objawowym migotaniem przedsionków, u których zawiodły wcześniejsze próby leczenia farmakologicznego i standardowe zabiegi ablacji.