VMS Interna 2026 | BEZPŁATNY kongres online już 19-21 maja! 6 sesji - Ponad 20 wykładów - Sesje Q&A | Zapisz się >
Ponadto należy wykonać:
- morfologię krwi obwodowej z automatycznym różnicowaniem leukocytów w celu oceny głębokości neutropenii,
- jonogram,
- ocenę funkcji wątroby, nerek, układu krzepnięcia,
- wykładniki stanu zapalnego (C-reactive protein, CRP).
W przypadku przedłużającej się, głębokiej neutropenii i gorączki należy podejrzewać infekcje o etiologii grzybiczej. W celu pogłębienia diagnostyki zaleca się wykonanie tomografii komputerowej wysokiej rozdzielczości HRCT (high resolution computed tomography) klatki piersiowej. W przypadku uwidocznienia charakterystycznych zmian radiologicznych diagnostykę należy rozszerzyć o bronchoskopię z pobraniem popłuczyn oskrzelowych BAL (broncho-alveolar lavage) oraz oznaczyć antygen galaktomannan z krwi i BAL.
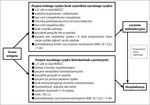
Ocena ryzyka
W celu przeprowadzenia oceny ryzyka powikłań związanych ze stanem klinicznym (ryc. 2) chorego zaleca się wykorzystanie indeksu prognostycznego MASCC (Multinational Association for Supportive Care in Cancer) (tab. 2).[11]
Wysoka liczba punktów uzyskana w skali MASCC wiąże się z niskim ryzykiem wystąpienia poważnych komplikacji, niska natomiast z wysokim ryzykiem zgonu. W grupie niskiego ryzyka (MASCC ≥21) poważne komplikacje obserwuje się u 6 proc. chorych, śmiertelność <1 proc., w grupie wysokiego ryzyka (MASCC <21), wartości te wynoszą odpowiednio 49 i 19 proc. Wybitnie złe rokowanie mają pacjenci z MASCC <15 pkt, ze śmiertelnością 36 proc.
Pacjenci z grupy niskiego ryzyka
Możliwość identyfikacji pacjentów niskiego ryzyka wystąpienia komplikacji pozwala na zastosowanie mniej intensywnych schematów leczenia drogą doustną w warunkach ambulatoryjnych. Ma to istotny wpływ na komfort pacjenta, względy ekonomiczne oraz zmniejsza ryzyko zakażeń szpitalnych.
Zastosowanie antybiotykoterapii ambulatoryjnej jest możliwe przy spełnieniu następujących kryteriów:
- ≥21 pkt w skali MASCC (niskie ryzyko),
- wydolność krążeniowo-oddechowa,
- brak cech niewydolności narządowej,
- choroba podstawowa inna niż ostra białaczka,
- brak cech zapalenia płuc,
- brak cewnika żylnego,
- możliwość natychmiastowego zgłoszenia się do szpitala w razie pogorszenia stanu ogólnego (pacjent współpracujący).
Ambulatoryjna monoterapia oparta na fluorochinolonach (moksyfloksacyna) jest równie skuteczna jak schematy wielolekowe (cyprofloksacyna + amoksycylina z kwasem klawulanowym), ale te ostatnie są preferowane, biorąc pod uwagę wzrost częstości występowania FN Gram-dodatnich. W przypadku pogorszenia się stanu pacjenta wskazana jest niezwłoczna hospitalizacja w celu zastosowania antybiotykoterapii drogą dożylną oraz poszerzenie diagnostyki.[12]
Monoterapia nie powinna być jednak stosowana u pacjentów, którzy otrzymywali chemioprofilaktykę lekami z tej grupy, zaleca się wówczas hospitalizację i terapię parenteralną.
U pacjentów niskiego ryzyka popiera się wczesny wypis ze szpitala, kiedy są klinicznie stabilni i bezobjawowi po 24 godzinach od ustąpienia gorączki [II, B]. Po rozpoczęciu leczenia drogą iv. zmiana na drogę doustną u pacjentów niegorączkujących może nastąpić po 48 godzinach terapii iv.
Pacjenci z grupy wysokiego ryzyka
Pacjenci z FN z grupy wysokiego ryzyka powinni być hospitalizowani i niezwłocznie rozpocząć empiryczną terapię przeciwbakteryjną (do 2 godzin od rozpoznania). Zwłoka w rozpoczęciu leczenia może skutkować wysokim odsetkiem powikłań.
Metaanalizy porównujące monoterapię (cefalosporyny o aktywności anty-P. aeruginosa, np. ceftazydym, cefepim, karbapenemy, piperacylina z tazobaktamem) z terapią dwulekową z dołączeniem aminoglikozydu nie wykazały przewagi tej drugiej, a jedynie większą toksyczność leczenia.[13] Przy braku wskazań zaleca się stosowanie monoterapii [I, A].