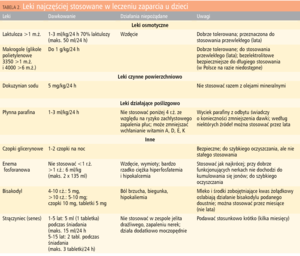
Leczenie. Zwłaszcza w okresie wczesnodziecięcym, poza postępowaniem dietetycznym (tzw. dieta bogatoresztkowa) – niejednokrotnie bardzo trudnym, gdyż wielu dzieci nie sposób do tej diety przekonać – polega na systematycznym, długotrwałym (tygodnie, miesiące, a niekiedy lata) podawaniu leków zapewniających utrzymanie konsystencji stolca nie twardszej niż pasta do zębów i codzienną, bezbolesną defekację. Lęk przed uzależnieniem od leków jest całkowicie nieuzasadniony, gdyż samo zaparcie jest swego rodzaju przyzwyczajeniem i leczenie jest jedynie wyborem mniejszego zła. Stosowane leki zestawiono w tabeli 2.
Kolka niemowlęca
Jest to zespół behawioralny wczesnego okresu niemowlęcego, charakteryzujący się napadowym, niedającym się ukoić płaczem (krzykiem).1 Rozpoznanie można ustalić wtedy, gdy u niemowlęcia od urodzenia do 4 m.ż. spełnione zostaną wszystkie wymienione poniżej warunki:
1. Napady rozdrażnienia, niepokoju lub płaczu, mające początek i koniec bez uchwytnej przyczyny
2. Epizody trwają przez ≥3 h dziennie, występują przez ≥3 dni w tygodniu, co najmniej przez tydzień
3. Prawidłowy rozwój i wzrastanie dziecka.
W przypadku podejrzenia nietolerancji białek mleka krowiego, jeśli dziecko karmione jest naturalnie, można zastosować próbę diety bezmlecznej u matki, a u dziecka karmionego sztucznie próbę czasowego zastosowania hydrolizatu białkowego o znacznym stopniu hydrolizy.
Leczenie. Postępowanie terapeutyczne, poza wymienioną wyżej próbą diety bezmlecznej, polega przede wszystkim na wyjaśnieniu podłoża dolegliwości i uspokojeniu rodziców. Udowodnione naukowo zostało działanie leków cholinolitycznych (których ze względu na ryzyko ciężkich działań niepożądanych nie powinno się stosować), zmniejszenie dopływu bodźców z otoczenia oraz działanie herbatek ziołowych złożonych z wyciągu z rumianku, werbeny pospolitej, lukrecji, kopru włoskiego i mięty. Działanie symetykonu nie zostało jednoznacznie potwierdzone, choć jest to lek bezpieczny.
Choroba wrzodowa
Ból brzucha jest najczęstszym objawem choroby wrzodowej u dzieci. Ból jest zwykle tępy i gniotący, z reguły niezbyt dobrze lokalizowany, choć czasem wyraźnie odczuwany w okolicy okołopępkowej lub nadbrzusza i często promieniuje do pleców. U dzieci w wieku przedszkolnym ból najczęściej odczuwany jest w okolicy okołopępkowej i wyraźnie nasila się po jedzeniu. U dzieci po szóstym roku życia bóle mają charakter zbliżony do odczuwanych przez dorosłych (budzą chorego w nocy, mają także okresy zaostrzeń i remisji związane z porami roku), jednak dużo częściej niż u dorosłych nasilają się po jedzeniu, podczas gdy u dorosłych na ogół po jedzeniu łagodnieją. Ogólnie jednak czasowy związek z posiłkami obserwuje się u dzieci rzadziej niż u dorosłych (tylko w 50-75% przypadków). Niekiedy dominującym objawem jest „żarłoczność” i wtórna do niej znaczna otyłość typu prostego (obserwacje własne).
Badaniem z wyboru w rozpoznawaniu choroby wrzodowej żołądka i/lub dwunastnicy jest gastroduodenoskopia.3 Endoskopia pozwala nie tylko wykryć samo owrzodzenie lub zakażenie H. pylori (pobranie skrawków błony śluzowej umożliwia założenie hodowli i ocenę lekowrażliwości, wykrycie H. pylori w badaniu histopatologicznym, a także przeprowadzenie szybkiego testu ureazowego), ale w przypadku krwawienia może mieć znaczenie terapeutyczne, umożliwiając zahamowanie krwotoku (elektrokoagulacja, koagulacja cieplna lub laserowa, ostrzykiwanie lekami obkurczającymi naczynia, założenie klipsów hemostatycznych).
Złotym standardem w diagnostyce zakażenia H. pylori u dzieci pozostaje jednoczesne zastosowanie testu ureazowego wraz z badaniem histopatologicznym lub hodowlą.
Ureazowy test oddechowy jest aktualnie (2011)3 zalecany przez European Society of Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) i North American Society of Paediatric Gastroenterology, Hepatology and Nutrition (NASPGHAN) raczej do kontroli eradykacji niż rozpoznawania zakażenia. Test można stosować u dzieci >2 r.ż. Powinien być wykonywany 4-8 tyg. po zakończeniu terapii. Warunkiem skutecznego przeprowadzenia testu w ramach diagnostyki jest niestosowanie w ciągu ostatnich 4 tygodni poprzedzających test antybiotyków i/lub inhibitorów pompy protonowej (IPP).
Testy serologiczne według najnowszego (2011)3 stanowiska ESPGHAN i NASPGHAN nie są wystarczająco wiarygodne, aby ustalić rozpoznanie zakażenia H. pylori u dzieci, choć są wiarygodne, tanie i powszechnie używane w diagnostyce u dorosłych. Ponieważ przeciwciała mogą utrzymywać się w krążeniu przez wiele miesięcy, testy serologiczne nie nadają się do kontroli skuteczności eradykacji.
Wykrywanie antygenów H. pylori w kale zwalidowaną metodą immunoenzymatyczną (ELISA) jest, według ESPGAN i NASPGHAN (2011),3 skutecznym i nieinwazyjnym sposobem oceny wyników eradykacji H. pylori. W celu uniknięcia wyników fałszywie dodatnich (utrzymywanie się antygenów w kale) zaleca się, aby do oceny skuteczności leczenia testy te były stosowane co najmniej 4-8 tygodni po zakończeniu terapii.
Leczenie. Narastająca oporność H. pylori na stosowane leki stwarza coraz większe trudności terapeutyczne, a skuteczność stosowanych schematów leczenia systematycznie maleje. Obowiązującą wciąż 10-14-dniową terapię potrójną (IPP, amoksycylina, metronidazol i w Polsce, ze względu na oporność, znacznie mniej skuteczna klarytromycyna) cechuje, według własnych badań, skuteczność nie większa niż 69%, czyli według ciekawej klasyfikacji Grahama i wsp.,4 nie do zaakceptowania.
W związku z tym powstała koncepcja stosowania terapii sekwencyjnej polegającej na podawaniu leków według następującego schematu: amoksycylina 50 mg/kg/24 h w 2 dawkach (maks. 2 g/24 h) + omeprazol 1 mg/kg/24 h w 2 dawkach (maks. 40 mg/24 h) przez 5 dni, a następnie klarytromycyna 20 mg/kg/24 h w 2 dawkach (maks. 1 g/24 h) + tynidazol 20 mg/kg/24 h w 2 dawkach (maks. 1 g/24 h) + omeprazol 1 mg/kg/24 h w 2 dawkach (maks. 40 mg/24 h) przez 5 dni. Pierwsze wyniki były bardzo zachęcające (we Włoszech sukces terapeutyczny u dorosłych rzędu 91%,5 a u dzieci 97%6). Własne badanie7 wykazało, że w Polsce terapia sekwencyjna wykazuje skuteczność rzędu 86,5%, czyli według klasyfikacji Grahama – jedynie do zaakceptowania.
Niektórzy w przypadku niepowodzenia terapii pierwszego rzutu zalecają tzw. poczwórną terapię drugiego rzutu8,9 (bywa ona także przez niektórych zalecana jako terapia pierwszego rzutu) składającą się z cytrynianu bizmutawego (niestety trudno dostępny) w 2-4 dawkach na dobę (8 mg/kg/24 h, maks. 480 mg/24 h), omeprazolu, amoksycyliny i dodatkowo metronidazolu albo klarytromycyny lub też u dzieci >12 r.ż. tetracykliny w dwóch dawkach (50 mg/kg/24 h, maks. 2 g/24 h) przez 10-14 dni.