IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Punkcja zatok
Mimo że rzadko występują wskazania do rutynowego wykonania punkcji zatok, zabieg ten uważany jest za standardowy sposób postępowania w celu potwierdzenia patogenezy bakteryjnego zapalenia zatok szczękowych (EP3OS, JTFPP, CPG:AS, RI).4,6,7,9,13 Punkcja zatok znajduje zastosowanie najczęściej w badaniach klinicznych. Wytyczne JTFPP wskazują, że w pewnych sytuacjach klinicznych może być uzasadnione wykonanie punkcji zatok w celu uzyskania materiału diagnostycznego do posiewów; np. w przypadku ostrych epizodów opornych na leczenie lub u osób z obniżoną odpornością, aby szybko i precyzyjnie zidentyfikować czynnik etiologiczny.5 Punkcję wykonuje się za pomocą grubej igły wprowadzonej do zatoki szczękowej przez przewód nosowy dolny albo przez dół nadkłowy.9,14,15
Leczenie ostrego zapalenia błony śluzowej nosa i zatok przynosowych
Podstawową kwestią w wyborze odpowiedniego leczenia jest określenie, w których przypadkach ostrego zapalenia błony śluzowej nosa i zatok przynosowych wskazane jest leczenie przeciwbakteryjne. Przegląd danych klinicznych potwierdza, że leki przeciwbakteryjne są często niepotrzebnie stosowane w przypadkach, gdy choroba ma podłoże wirusowe, a nie bakteryjne. Szacuje się, że tylko 0,5-2,0% ostrych zapaleń błony śluzowej nosa i zatok przynosowych ma etiologię bakteryjną. Poza tym w omawianych najnowszych wytycznych autorzy zastanawiają się, czy właściwe jest stosowanie leków przeciwbakteryjnych w terapii ostrego bakteryjnego zapalenia błony śluzowej nosa i zatok przynosowych o łagodnym przebiegu. Badania kliniczne potwierdzają, że ok. 60% przypadków ostrych zapaleń błony śluzowej nosa i zatok przynosowych uznawanych za bakteryjne ustępuje samoistnie. Pomimo dowodów wskazujących na nadużywanie leków przeciwbakteryjnych według najnowszych danych pochodzących z Wielkiej Brytanii i Stanów Zjednoczonych przepisuje się je w 81-92% ostrych przypadków zapalenia błony śluzowej nosa i zatok przynosowych.16,17 Stosowanie leków przeciwbakteryjnych w nieuzasadnionych przypadkach niepotrzebnie zwiększa koszty leczenia, naraża pacjenta na działania niepożądane oraz przyczynia się do wzrostu oporności drobnoustrojów.
Oparte na dowodach zalecenia EP3OS, JTFPP i CPG:AS dotyczące leczenia przedstawiono w tabeli 3 wraz informacją o sile zaleceń i jakości danych.4,6,7
|
Tabela 3. Podsumowanie najnowszych, opartych na dowodach zaleceń dotyczących leczenia ostrego zapalenia błony śluzowej nosa i zatok przynosowycha |
|||
|
Wytyczne |
Niepowikłane, przypuszczalnie AVRS |
ABRS |
ARS ogólnie |
|
EP3OS,4 2007b,c |
Postać łagodna Objawy utrzymują się <5 dni lub zmniejszają się po tym okresie Złagodzenie objawów po zastosowaniu leków obkurczających śluzówkę Postać umiarkowana Objawy utrzymują się lub nasilają po 5 dniach Dodaj glikokortykosteroidy działające miejscowo Jeśli po 14 dniach nie ma poprawy Zweryfikuj rozpoznanie Wykonaj badanie endoskopowe nosa Rozważ wykonanie posiewu/badania obrazowego Jeśli istnieje wskazanie, zastosuj doustne leczenie przeciwbakteryjne (Ib/A)24-30 Postać ciężka Silny ból, temperatura >38ºC Dodaj lek przeciwbakteryjny (Ia/A)31-34 i miejscowo glikokortykosteroid przez 7-14 dni (Ib/A)24-30 (oczekuj działania w okresie 48 h) |
Glikokortykosteroidy donosowo (Ib/A)24-30 Glikokortykosteroidy doustnie, aby zmniejszyć ból w ciężkiej postaci (Ib/A)35,36 Doustne leki przeciwhistaminowe tylko u pacjentów z alergią (Ib/B)37 Leki obkurczające błonę śluzową (Ib/D)18-21
|
|
|
JTFPP,6 2005c |
7-10 dni „czujnego wyczekiwania” (niesklasyfikowane) Leki przeciwbakteryjne są niewłaściwe i stanowczo odradzane (D) |
Leki przeciwbakteryjne Podstawowe leczenie (A) (Ia,38 Ia39 IV,40 Ia,41 IV,42 III,43 III,44 Ia,45 III,46 Ib,47 Ib,48 Ib49) 10-14 dni (D) Wybór leku na podstawie najbardziej prawdopodobnego bakteryjnego czynnika etiologicznego Rozważ u osób, u których występują ciężkie objawy przedmiotowe/podmiotowe w jakimkolwiek okresie (nasilenie po 3-5 dniach, temperatura >39ºC, ból szczęki i zębów, jednostronna bolesność okolicy zatok, obrzęk wokół oczu)38-49
|
Glikokortykosteroidy donosowo Umiarkowanie skuteczne jako terapia wspomagająca leczenie przeciwbakteryjne u pacjentów z nawrotami choroby (C) (III,50 Ib,51 IIa,52 IV,53 IIa54) Leki przeciwhistaminowe Nie ma danych uzasadniających zalecanie ich (D) Miejscowe i doustne leki zmniejszające obrzęk błony śluzowej Nie należy stosować, gdyż nie ma badań prospektywnych oceniających ich |
|
CPG:AS,7 2007d |
Leczenie jest przede wszystkim objawowe Leki przeciwbólowe Leki przeciwgorączkowe Doustnie/miejscowo leki zmniejszające obrzęk błony śluzowej Donosowo glikokortykosteroidy (opcjonalnie, B/D)55,56 |
Oceń nasilenie bólu i jeśli zachodzi konieczność, przepisz leki przeciwbólowe (silne zalecenie, dowód klasy B)57,58 „Czujne wyczekiwanie” (obserwacja bez leków przeciwbakteryjnych do 7 dni po ustaleniu rozpoznania) stanowi opcję dla niektórych pacjentów w przypadku choroby przebiegającej bez powikłań lub gdy choroba ma łagodny przebieg (niewielki ból, temperatura <38,3ºC) i którzy wrócą na wizytę kontrolną (B/C)59-61 Włącz leczenie przeciwbakteryjne, jeśli stan pacjenta w ciągu 7 dni nie poprawi się lub pogorszy w tym okresie (zalecenia B)31,45,62 U ciężko chorych osób (ból umiarkowany-ciężki, temperatura ≥38,3ºC) włącz od razu leczenie przeciwbakteryjne; zaleca się rozpoczęcie leczenia od amoksycyliny (zalecenia B)30,32,33,63-66 Leki przeciwhistaminowe Nie stosuj u pacjentów, u których choroba nie ma podłoża atopowego (D)6,37,60,76 Zaleca się leczenie objawowe, zmniejszające dolegliwości |
Miejscowo stosowane glikokortykosteroidy Opcjonalnie (B/C)25-28,30 Płukanie nosa roztworem NaCl Opcjonalnie (B)18,67-70 Leki zmniejszające obrzęk błony śluzowej Opcjonalnie (B/C)71-75 |
a ABRS (acute bacterial RS) – ostre bakteryjne zapalenie błony śluzowej nosa i zatok przynosowych; ARS (acute RS) – ostre zapalenie błony śluzowej nosa i zatok przynosowych; AVRS (acute viral RS) – ostre wirusowe zapalenie błony śluzowej nosa i zatok przynosowych; CPG:AS – Clinical Practice Guideline: Adult Sinusitis; EP3OS –European Position Paper on Rhinosinusitis and Nasal Polyps 2007; JTFPP – Joint Task Force on Practice Parameters
b Wytyczne nie uwzględniają rozróżnienia pomiędzy przypuszczalnie niepowikłanym ostrym wirusowym a ostrym bakteryjnym zapaleniem błony śluzowej nosa i zatok przynosowych.
c Siła zaleceń dla EP3OS i JTFPP: A – bezpośrednio opierają się na danych klasy I; B – bezpośrednio opierają się na danych klasy II lub są ekstrapolowanymi zaleceniami z danych klasy I; C – bezpośrednio opierają się na danych klasy III lub są ekstrapolowanymi zaleceniami z danych klasy I lub II; D – bezpośrednio opierają się na danych klasy IV lub są ekstrapolowanymi zaleceniami z danych klasy I, II lub III. Poziom wiarygodności dowodów i klasa zaleceń w wytycznych EP3OS są ustanowione dla terapii ostrego zapalenia błony śluzowej nosa i zatok przynosowych lub jego podtypów, nie mówią o sposobie ani o długości terapii. Prezentowany w tabeli sposób terapii i długość jej trwania zaczerpnięto z algorytmów leczenia znajdujących się w wytycznych EP3OS. Klasa dowodów dla EP3OS i JTFPP: Ia – pochodzą z metaanalizy randomizowanych badań klinicznych; Ib – z co najmniej jednego badania klinicznego z randomizacją; IIa – z co najmniej jednego kontrolowanego badania klinicznego z randomizacją; IIb – z co najmniej jednego innego typu paraeksperymentalnego badania; III – z nieeksperymentalnych opisowych badań (np. badań porównawczych, badań korelacyjnych, kliniczno-kontrolnych); IV – z raportów komitetów ekspertów lub opinii i doświadczenia klinicznego uznanych autorytetów lub obu.
d Siła zaleceń w przypadku CPG:AS: Silne zalecenia oznaczają, że korzyści wynikające z zalecanego podejścia wyraźnie przewyższają działania szkodliwe (w przypadku silnych negatywnych zaleceń, że działania szkodliwe są silniejsze niż korzyści), i że jakość wspierających dowodów jest doskonała (siła zaleceń A lub B). W niektórych wyraźnie określonych okolicznościach silne zalecenia mogły zostać ustalone w oparciu o słabsze dowody, kiedy nie można było uzyskać wysokiej jakości dowodów, a przewidywane korzyści silnie przeważają szkodliwe działania. Zalecenia o sile A oznaczają, że korzystne działania przewyższają działania szkodliwe (niepożądane) (lub działania szkodliwe przewyższają korzyści w przypadku zaleceń negatywnych), lecz jakość dowodów nie jest tak mocna (siła zaleceń B lub C). W niektórych wyraźnie określonych okolicznościach zalecenia można stworzyć w oparciu o słabsze dowody, kiedy nie zdołano uzyskać wysokiej jakości dowodów, a przewidywane korzyści silnie przeważają szkodliwe działania. Określenie „opcjonalnie” oznacza, że albo jakość istniejących dowodów jest wątpliwa (siła zaleceń D), albo, że dobrze przeprowadzane badania kliniczne (siła zaleceń A, B lub C) wykazują niewielkie wyraźnie zaznaczone korzyści pomiędzy jednym a drugim sposobem postępowania. Brak zaleceń oznacza, że nie ma stosownych dowodów (siła zaleceń D) i że niejasna jest przewaga korzystnego działania nad szkodliwym.
Poziom wiarygodności dowodów w wytycznych CPG:AS: A – dobrze zaprojektowane badania kliniczne z randomizacją lub badania diagnostyczne przeprowadzone na populacji podobnej do tej, która stanowi cel wytycznych; B – badania kliniczne z randomizacją lub badania diagnostyczne z niewielkimi wadami, ze zdecydowanie zgodnymi dowodami pochodzącymi z badań obserwacyjnych; C – badania obserwacyjne (badanie kliniczno-kontrolne i badanie kohortowe);
D – opinia ekspertów, opisy przypadków klinicznych, wywód logiczny oparty na badaniach podstawowych i badaniach na zwierzętach; X – sytuacje wyjątkowe, w których nie można wykonać badań potwierdzających i występuje wyraźna przewaga działań korzystnych nad szkodliwymi.
Według wytycznych BSACI stosowanie miejscowo glikokortykosteroidów lub leków przeciwhistaminowych wraz z lekami przeciwbakteryjnymi wiąże się z szybszym ustępowaniem objawów (zalecenie klasy A); gdzie indziej odnotowano, że leki przeciwbakteryjne powinny być stosowane tylko w przypadku występowania ciężkich objawów, jak ból szczęki, obrzęki i gorączka.8 Mimo że system stopniowania siły zaleceń stosowany w BSACI nie jest określony, to wydaje się, że jest podobny do przyjętego w EP3OS (tab. 3). Podejmując decyzję o zastosowaniu leków przeciwbakteryjnych, należy uwzględnić przede wszystkim nasilenie objawów i czas trwania choroby. W czterech wytycznych (poza BSACI) zaleca się podawanie leków przeciwbakteryjnych u każdego pacjenta, u którego choroba ma ciężki przebieg, EP3OS, JTFPP i CPG:AS zalecają zastosowanie tych leków u osób, u których w określonym czasie nie wystąpiła poprawa kliniczna, lub u których objawy nasiliły się (patrz tab. 3, w której przedstawiono określone kryteria). Autorzy wytycznych EP3OS nie zalecają innego leczenia niż leczenie objawowe, przynajmniej przez pierwszych 5 dni trwania choroby, ponieważ jest to okres, w którym najbardziej prawdopodobnym rozpoznaniem nadal jest ostre wirusowe zapalenie błony śluzowej nosa i zatok przynosowych. Jeśli objawy utrzymują się lub nasilają po pięciu dniach trwania, w przypadku choroby o łagodnym przebiegu najpierw powinno się przepisać glikokortykosteroidy donosowe, a jeśli po 14 dniach nie nastąpi poprawa, dodać leki przeciwbakteryjne; w ciężkich przypadkach należy od razu zastosować terapię wielolekową, składającą się z glikokortykosteroidów donosowych oraz leków przeciwbakteryjnych.4 CPG:AG ostrzega, że kolor wydzieliny z nosa nie powinien być wskazaniem do zastosowania leczenia przeciwbakteryjnego, ponieważ barwa zależy od obecności neutrofilów, a nie bakterii.7 Niewątpliwie intencją tych głównych zaleceń jest ograniczenie stosowania leków przeciwbakteryjnych w ostrym wirusowym zapaleniu błony śluzowej nosa i zatok przynosowych oraz ostrym bakteryjnym zapaleniu o łagodnym przebiegu.
W przypadkach niespełniających kryteriów kwalifikujących do leczenia przeciwbakteryjnego zwykle zaleca się tzw. strategię „czujnego wyczekiwania” i leczenie objawowe. W czterech wytycznych (EP3OS, JTFPP, CPG:AS i BSACI) uznano przydatność glikokortykosteroidów donosowych w leczeniu ostrego zapalenia błony śluzowej nosa i zatok przynosowych; zalecenia te są silnie poparte wynikami randomizowanych badań klinicznych.4,6-8 Należy jednak zauważyć, że glikokortykosteroidy donosowe nie zostały przez FDA dopuszczone do stosowania w przypadkach ostrego bakteryjnego zapalenia błony śluzowej nosa i zatok przynosowych.
Autorzy wytycznych EP3OS sugerują, że doustne glikokortykosteroidy mogą łagodzić bóle w chorobie o ciężkim przebiegu.4 Uznaje się stosowanie miejscowo lub doustnie środków zmniejszających przekrwienie błony śluzowej, lecz w wytycznych EP3OS, JTFPP i CPG:AS autorzy konkludują, że nie ma wystarczających danych, aby w pełni ocenić ich skuteczność w leczeniu ostrego zapalenia błony śluzowej nosa i zatok przynosowych. Skąpe są również dane dotyczące stosowania leków przeciwhistaminowych w ostrym rhinosinusitis; w wytycznych JTFPP nie zaleca się ich podawania,6 podczas gdy autorzy wytycznych CPG:AS, EP3OS i BSACI doceniają ich potencjalną wartość w leczeniu osób z alergią.4,7,8 W wytycznych CPG:AS zaleca się również przepłukiwanie nosa roztworem NaCl.7
Rozpoznanie przewlekłego zapalenia błony śluzowej nosa i zatok przynosowych
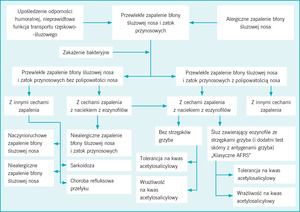
Mimo że w ostrym i przewlekłym zapaleniu błony śluzowej nosa i zatok przynosowych wiele objawów jest podobnych, to jednak przewlekłe zapalenie jest jednostką bardziej niejednorodną. O złożoności przewlekłego rhinosinusitis świadczy m.in. brak porozumienia autorytetów odnośnie jego klasyfikacji. Spośród pięciu wytycznych te przygotowane przez grupę RI zawierają najbardziej szczegółowy podział (ryc. 2).5
W tym schemacie najważniejszymi różnicującymi cechami jest obecność lub brak: (1) polipowatości nosa, (2) nacieku z eozynofilów lub innych cech zapalenia i (3) strzępków grzyba w wydzielinie z zatok. Określenie charakteru zapalenia błony śluzowej nosa wymaga oceny tkanek zatok lub wydzieliny w zatokach. Jeśli wykonanie takich badań nie jest możliwe, należy przynajmniej zróżnicować pomiędzy przewlekłym rhinosinusitis z polipowatością nosa i przewlekłym rhinosinusitis bez polipowatości. Proponowana klasyfikacja RI uwzględnia również inne czynniki, takie jak recyrkulacja śluzu, niedobór odporności humoralnej, nieprawidłowe funkcjonowanie aparatu śluzowo-rzęskowego i alergiczne zapalenie błony śluzowej nosa.5 Znaczenie zakażenia grzybiczego w przewlekłym zapaleniu błony śluzowej nosa i zatok przynosowych nadal znajduje się w centrum badań i dyskusji. Alergia na grzyby i występowanie strzępków grzyba w śluzie zawierającym obfity naciek z eozynofilów (znanym jako śluz alergiczny) są kluczowymi cechami identyfikującymi niewielką podgrupę przypadków alergicznego grzybiczego zapalenia błony śluzowej nosa i zatok przynosowych. Jednak u dużo większej liczby chorych na przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych stwierdza się nadreaktywność na antygeny grzybów z rodzaju Alternaria, czego dowodzi zwiększona ekspresja cytokin niezależnie od stężeń IgE, świadcząca o tym, że w tym procesie również biorą udział mechanizmy niealergiczne.77
W przeciwieństwie do ostrego rhinosinusitis przewlekłej choroby nie można rozpoznać na podstawie samych tylko objawów. Autorzy różnych wytycznych zgadzają się co do tego, że przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych rozpoznaje się na podstawie objawów i innych obiektywnych kryteriów. Obiektywne dowody wskazujące na przewlekłe zapalenie zatok pomagają odróżnić rhinosinusitis od innych możliwych przyczyn występujących objawów, jak np. nowotwór czy inne źródła bólu głowy lub bólu zębów.
Zasadnicze objawy przedmiotowe i podmiotowe
W przypadku utrzymywania się objawów ponad 8-12 tygodni należy przede wszystkim ocenić pacjenta pod kątem przewlekłego rhinosinusitis.7 Ważne jest, aby rozróżnić przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych od nawrotu ostrego zapalenia, które charakteryzuje się występowaniem od 2 do 4 izolowanych epizodów w roku i całkowitym ustępowaniem objawów między epizodami. Te epizody powinno się leczyć tak samo jak inne przypadki ostrego rhinosinusitis, ale należy dodatkowo przeprowadzić badania diagnostyczne w celu wyjaśnienia przyczyn nawrotów (np. alergiczne zapalenie błony śluzowej nosa, mukowiscydoza, niedobory odporności, dyskineza rzęsek, anomalie anatomiczne).7
Ogólnie rzecz biorąc, objawy przewlekłego zapalenia błony śluzowej nosa i zatok przynosowych są podobne do występujących w zapaleniu ostrym (przedni lub tylny śluzowo-ropny wyciek, blokada nosa, ból twarzy, uczucie ucisku lub rozpierania), lecz mogą być łagodniejsze i mieć zróżnicowane nasilenie (tab. 4).4-7 Rzadko przewlekłemu rhinosinusitis może towarzyszyć tylko jeden objaw.5 W czterech wytycznych (EP3OS, RI, CPG:AS i BSACI)4,5,7,8 odnotowano, że upośledzenie węchu jest ważnym objawem przewlekłej choroby, ale tylko w dwóch uważa się ten objaw za diagnostyczny dla ostrego zapalenia błony śluzowej nosa i zatok przynosowych.4,8 W wytycznych EP3OS wyróżniono dodatkowo mniejsze objawy przewlekłego zapalenia błony śluzowej nosa i zatok przynosowych, jak ból ucha lub uczucie ucisku, cuchnący oddech, ból zębów, kaszel, gorączka i zmęczenie.4 Wytyczne EP3OS zalecają ocenę nasilenia objawów (łagodne, umiarkowane lub ciężkie), tak jak to omówiono wcześniej w przypadku ostrego rhinosinusitis, w celu ułatwienia podjęcia decyzji terapeutycznych.4
Wytyczne RI, CPG:AS i EP3OS są względnie zgodne co do objawów uwzględnionych w kryteriach diagnostycznych. Według wytycznych RI5 wymagane jest utrzymywanie się przez minimum 12 tygodni co najmniej 2 spośród 4 objawów: (1) blokady nosa, (2) przedniego lub tylnego śluzowo-ropnego wycieku, (3) bólu twarzy, ucisku lub uczucia rozpierania i (4) upośledzenia węchu. Ból twarzy, uczucie ucisku lub rozpierania występują częściej w przypadku przewlekłego rhinosinusitis bez polipowatości nosa, podczas gdy upośledzenie węchu częściej obserwuje się w chorobie przebiegającej z polipowatością nosa. Według wytycznych CPG:AS do rozpoznania przewlekłego rhinosinusitis wymagane jest, aby przez co najmniej 12 tygodni występowały 2 spośród 4 wymienionych objawów.7 Kryteria EP3OS i BSACI są zasadniczo takie same jak CPG:AS, poza tym, że jednym z charakterystycznych objawów musi być albo wydzielina z nosa, albo blokada i zatkanie nosa.4,8