IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Otyłość bez współistnienia zespołu metabolicznego, cukrzycy lub nadciśnienia tętniczego nie stanowi wskazania do badań przesiewowych w kierunku PChN.
U chorego na PChN należy przeprowadzić wnikliwą analizę potencjalnych przyczyn PChN, które można usunąć (np. zastój w drogach moczowych lub stosowanie leków nefrotoksycznych).
Wskazania do USG nerek obejmują:
- postępującą PChN, co wyraża się spadkiem eGFR
- utrzymujący się krwinkomocz lub krwiomocz
- cechy obturacji/zablokowania dróg moczowych
- zwyrodnienie wielotorbielowate nerek w wywiadzie rodzinnym u osoby >20 r.ż.
- sugestię nefrologa do wykonania biopsji nerki.
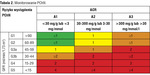
Częstość monitorowania PChN
Częstość monitorowania PChN należy określić na podstawie tabeli 2.
Liczby wskazują na częstość oznaczania eGFR/rok u osoby z ryzykiem rozwoju PChN lub z już istniejącą PChN.
U osób z ryzykiem rozwoju PChN lub z już istniejącą PChN częstość monitorowania eGFR zależy od:
- przyczyny PChN
- chorób współistniejących (szczególnie współistniejącej niewydolności krążenia)
- zmiany leczenia (blokada układu RAA [renin-angiotensin-aldosterone], NLPZ, diuretyki)
- innych chorób współistniejących
- preferencji chorego.
Progresja PChN
Progresja PChN jest definiowana jako:
- spadek eGFR ≥25% i zmiana kategorii ryzyka w ciągu 12 miesięcy
lub
- spadek eGFR o 15 ml/min/1,73 m2 w ciągu roku.
Szybkość progresji
Należy wykonać przynajmniej trzy pomiary eGFR w ciągu 90 dni.
Jeżeli stwierdzono zmniejszenie eGFR, należy powtórzyć pomiar w ciągu 2 tygodni, aby wykluczyć ostre uszkodzenie nerek (AKI) nakładające się na PChN.
Osoby z PChN znajdują się w grupie ryzyka rozwoju schyłkowej niewydolności nerek, jeżeli w ciągu 12 miesięcy utrzymuje się spadek eGFR ≥25% lub o ≥15 ml/min/1,73 m2.
Czynniki ryzyka progresji istniejącej PChN: