III Kongres Akademii po Dyplomie Okulistyka już w ten piątek! Kup bilet i dołącz do ekspertów podczas Siatkówka Meeting! Sprawdź >
Minisympozjum – onkologia
Nowotwory ośrodkowego układu nerwowego: rozpoznawanie i leczenie
Danuta Perek, Marta Perek-Polnik
Słowa kluczowe
guzy mózgu, dzieci, diagnostyka, leczenie
Wprowadzenie
Nowotwory ośrodkowego układu nerwowego (OUN) stanowią drugą, co do częstości występowania, grupę nowotworów wieku dziecięcego i mimo postępu w diagnostyce i leczeniu, który dokonał się w ciągu ostatnich dwóch dekad, nadal są obciążone bardzo poważnym rokowaniem. Do postępu w diagnostyce i leczeniu nowotworów OUN przyczyniły się rozwój technik neuroobrazowania, techniki neurochirurgicznej, intensywnej terapii, wprowadzenie intensywnej chemioterapii oraz doskonalenie i wprowadzenie nowych technik radioterapii. Nadal jednak, mimo tak intensywnego rozwoju, wyniki leczenia w tej grupie nowotworów dalekie są od oczekiwań.
Obecnie większość dzieci leczona jest w placówkach wysokospecjalistycznych. Są dowody na to, że skuteczność leczenia nowotworów OUN zależy od ośrodka, w jakim jest prowadzone. Doświadczony zespół wielu specjalistów uzyskuje lepsze wyniki leczenia niż zespół o mniejszym doświadczeniu, nawet wtedy, gdy w obu ośrodkach stosuje się te same protokoły terapeutyczne. Rozwój neuroonkologii, który dokonał się w ostatnim czasie również w Polsce, pozwala mieć nadzieję, że diagnostyka i leczenie dzieci z guzami mózgu będzie odbywało się wyłącznie w ośrodkach dysponujących zespołem wielu specjalistów. W skład takiego zespołu powinni wchodzić między innymi radiolodzy, patomorfolodzy, neurochirurdzy dziecięcy, onkolodzy dziecięcy, radioterapeuci, specjaliści w dziedzinie intensywnej terapii, specjaliści zajmujący się rehabilitacją oddechową i fizykoterapią, psycholodzy i dietetycy.
Epidemiologia
W Polsce, według prowadzonego rejestru szpitalnego, w 2005 roku zarejestrowano 29,8 zachorowania na nowotwory mózgu na 1 mln populacji dzieci do 14 roku życia (200-250 nowych zachorowań rocznie). Średnia wieku w chwili ustalenia rozpoznania nowotworu mózgu wynosi 7 lat i 10 miesięcy. Dwadzieścia cztery procent stanowią dzieci poniżej 3 roku życia, 33% powyżej 10 roku życia i 43% dzieci między 3 a 10 rokiem życia. Chłopcy chorują nieznacznie częściej w stosunku do dziewczynek – 1,2:1.
Nowotwory OUN znajdują się na trzecim miejscu przyczyn zgonów w grupie wiekowej poniżej 16 lat i pierwszym zgonów z powodu nowotworów u dzieci.1,2
Etiologia
Nadal nie wiadomo dokładnie, jakie są przyczyny powstawania guzów mózgu. Pierwotne guzy mózgu rozwijają się znacznie częściej w niektórych schorzeniach dziedzicznych, obejmujących nerwiakowłókniakowatość typu I (glejak dróg wzrokowych lub podwzgórza, oponiak, nerwiakowłókniak), nerwiakowłókniakowatość typu II (schwannoma, wyściółczak), stwardnienie guzowate (podwyściółkowy gwiaździak olbrzymiokomórkowy), choroba von Hippla-Lindaua (naczyniak płodowy móżdżku i rdzenia kręgowego). Guzy mózgu mogą także występować w zespołach Li-Fraumeniego, Gardenera, Turcota. W patogenezie guzów mózgu brano również pod uwagę udział czynników środowiskowych, takich jak promieniowanie elektromagnetyczne, pestycydy lub narażenie na nitrozoaminy. Obawy te częściowo znalazły potwierdzenie w przeprowadzonych badaniach. Dotychczas potwierdzono częstsze występowanie guzów mózgu u dzieci po ekspozycji na promieniowanie jonizujące (po napromienianiu z powodu innych nowotworów), jak również po leczeniu immunosupresyjnym oraz u dzieci z pierwotnymi i wtórnymi niedoborami immunologicznymi. Wprowadzenie metod biologii molekularnej do badań cytogenetycznych pozwala poznać mechanizmy, które tłumaczą niektóre aspekty powstawania i rozrostu guzów mózgu u dzieci.3
Klasyfikacja
Według lokalizacji ogniska pierwotnego nowotwory mózgu dzieli się na nadnamiotowe i podnamiotowe.
Guzy nadnamiotowe to te, które rozwijają się powyżej namiotu móżdżku, obejmując półkule mózgowe, oraz tak zwane guzy linii środkowej wywodzące się z przysadki, podwzgórza, jąder podkorowych i okolicy szyszynki. Nadnamiotowymi guzami półkul mózgowych są zazwyczaj glejaki. W tej lokalizacji mogą także występować wyściółczaki i niskozróżnicowane guzy neuroektodermalne (primitive neuroectodermal tumor, PNET). Do nowotworów zlokalizowanych w linii środkowej należą guzy okolicy szyszynki (guzy zarodkowe, PNET, szyszyniaki), guzy dróg wzrokowych lub podwzgórza (glejaki), czaszkogardlaki oraz nowotwory wywodzące się z komórek rozrodczych okolicy nadsiodłowej.
Guzy podnamiotowe obejmują tylną jamę czaszki, która zawiera pień mózgu oraz móżdżek. Tak jest zlokalizowana u dzieci połowa lub nieco ponad połowa rozrostów nowotworowych mózgu. Najczęstszym złośliwym nowotworem jest medulloblastoma zlokalizowany w móżdżku. W pniu mózgu występują głównie glejaki.
W materiale własnym stwierdzono równy rozkład pacjentów, jeśli chodzi o lokalizację nadnamiotową i podnamiotową. W badanej grupie 57% stanowiły nowotwory o niskim stopniu złośliwości, a 43% nowotwory złośliwe.
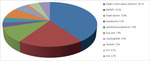
Częstość występowania poszczególnych rodzajów nowotworów wśród pacjentów leczonych w Polsce, zarejestrowanych w bazie danych (lata 2001-2012), przedstawia rycina 1.
Patomorfologiczna klasyfikacja guzów mózgu podlega stałej aktualizacji i wciąż budzi kontrowersje. Pierwsza klasyfikacja guzów mózgu dokonana przez Bayleya i Cushinga zakładała, że nowotwory mózgu rozwijają się w trakcie różnicowania i rozwoju komórek zatrzymanego w różnej jego fazie. Podział oparty był na morfologii i histogenezie dominującej frakcji komórek oraz korelacji z przebiegiem klinicznym. Kernohan przedstawił koncepcję mówiącą, że komórki gleju ulegają uzłośliwieniu i przedstawił propozycję stopniowania złośliwości od I do IV stopnia. Mikroskopowe kryteria złośliwości obejmują pleomorfizm komórkowy, indeks mitotyczny, anaplazję i stopień martwicy. Klasyfikacja WHO została oparta na aspektach morfologicznych, stopniu złośliwości oraz elementach patologii molekularnej i jest nadal modyfikowana. Główne grupy nowotworów przedstawiono w tabeli 1.